23 липня, 2024
Біомаркери гепатотоксичності: огляд літератури
Печінка – надзвичайно важливий орган, який бере участь майже в усіх метаболічних процесах організму, зокрема відповідає за розщеплення вуглеводів, білків і жирів, виробляє жовч, продукує ліпопротеїни та білки плазми (в тому числі фактори зсідання), а також разом із селезінкою бере участь у знищенні зношених еритроцитів.
Дивовижною функцією печінки в підтримці гомеостазу є детоксикація ліків і ксенобіотиків, однак, коли печінкові ферменти перевищують верхній діапазон норми, розвивається пошкодження печінки. Гепатотоксичну дію можуть мати як фармацевтичні, так і нефармацевтичні засоби. Існує понад 900 препаратів, про які відомо, що вони зумовлюють пошкодження печінки (до речі, саме останнє є основною причиною відкликання ліків із фармацевтичного ринку). Медикаментозне ушкодження печінки спричиняє 5% усіх госпіталізацій і ½ всіх випадків гострої печінкової недостатності.
Епідеміологія
На жаль, доклінічна оцінка молекул-кандидатів неспроможна виявити до 40% потенційно гепатотоксичних для людини речовин. За даними С. Sgro та співавт. (2002), гепатотоксичність виникає в 13,9±2,4 випадку на 100 тис. населення світу на рік. Госпіталізації потребують 12% із цих осіб, а смертність становить 6%. Дані по окремих країнах значно відрізняються: наприклад, італійське дослідження «випадок – контроль» виявило 4,1 випадку на 100 тис. населення на рік, британське та шведське дослідження – 2,3-2,4 випадку. У Франції та Ісландії було зафіксовано поширеність гепатотоксичності на рівні 14-19 випадків на 100 тис. населення, а в Азії – 23,8.
Чинники ризику гепатотоксичності
До чинників ризику гепатотоксичності належать вік, стать, рівень уживання алкоголю, одночасне застосування кількох фармакопрепаратів, куріння, хвороби печінки (натепер або в анамнезі), генетична схильність, несприятливий вплив довкілля.
З ушкодженням гепатоцитів пов’язані їх мітохондріальна дисфункція, погіршення клітинного дихання та зміни процесів окиснення жирних кислот (рис. 1).
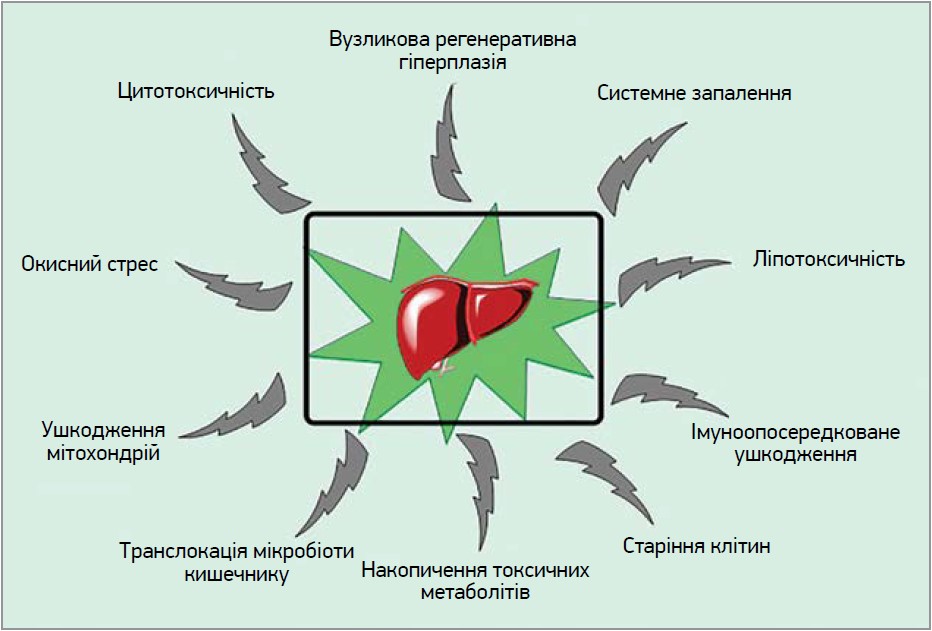
Рис. 1. Чинники, що спричиняють ушкодження гепатоцитів
Біомаркери ураження печінки
Для виявлення хвороб печінки та ступеня її ушкодження застосовується низка біомаркерів, одні з яких є хворобоспецифічними, а інші – загальними. Крім того, біомаркери ушкодження печінки можна поділити на дві великі групи: перші вказують на порушення функції печінки, а другі – на ушкодження її клітин і тканини; можлива й детальніша класифікація (рис. 2).
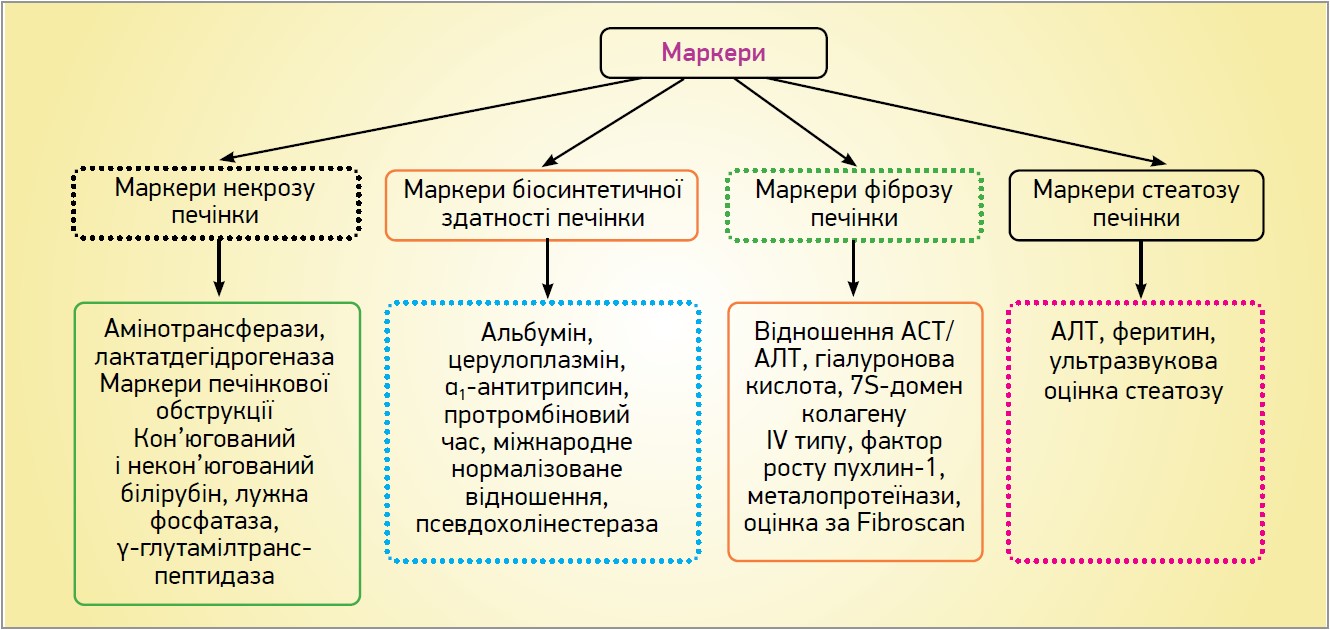
Рис. 2. Біохімічні маркери хвороб печінки
Аланін- і аспартатамінотрансфераза
Підвищені рівні аланінамінотрансферази (АЛТ) й аспартатамінотрансферази (АСТ) свідчать про некроз і запалення гепатоцитів. За вірусного гепатиту домінує підвищення АЛТ, однак обидва ці ферменти мають клінічне значення в діагностиці гострого ушкодження печінки. Крім вірусного гепатиту, збільшення вмісту АСТ асоціюється зі зловживанням алкоголем, цирозом, холестазом, токсичним впливом ліків, інфарктом міокарда, септичним шоком та ушкодженням м’язів.
Наростання рівнів АЛТ й АСТ у зв’язку з ушкодженням тканини чи апоптозом/ураженням клітин печінки може бути дуже значним, сягаючи 50-разового збільшення порівняно з нормою. Вміст амінотрансфераз зворотно асоційований із серцево-судинним ризиком.
Клінічні чинники, пов’язані з рівнем АЛТ. В осіб із вірусним гепатитом В АЛТ часто підвищується в гострій фазі цитолітичної імунної реакції та залишається високою у фазі неефективного кліренсу вірусу (хронічна фаза). Натомість за вірусного гепатиту С рівень АЛТ виступає менш точним предиктором прогресування хвороби, ніж у разі гепатиту В. У багатьох пацієнтів, хронічно інфікованих вірусом гепатиту С, відзначається нормальний або злегка підвищений рівень АЛТ. Отже, ця інфекція прогресує в мовчазній формі, а печінкові ферменти не завжди відображають ступінь ушкодження гепатоцитів. Утім, деякі автори пропонують застосовувати рівень АЛТ для оцінювання відповіді пацієнтів із гепатитом С на інтерферонотерапію.
Вживання алкоголю може впливати на активність АЛТ часо- та дозозалежним способом. Зокрема, короткотривале вживання невеликих кількостей алкоголю достовірно не підвищує вмісту АЛТ у дорослих. Патогномонічного біомаркера довготривалої залежності від алкоголю дотепер не існує, тому бажано застосовувати кілька біомаркерів одночасно (вуглевод-дефіцитний трансферин, γ-глутамілтранспептидазу – ГГТП, середній об’єм еритроцита).
Гепатотоксичні препарати. Продемонстровано, що в перші 4-6 міс лікування диклофенак здатен підвищувати рівень АЛТ. У разі передозування підвищення вмісту трансаміназ понад 20 000 МО/л провокує й парацетамол.
Невелике підвищення АЛТ може бути пов’язане із застосуванням статинів, нестероїдних протизапальних препаратів, протитуберкульозних і антипсихотичних ліків, антибіотиків, пероральних контрацептивів. Тяжкість медикаментозної гепатотоксичності може бути різною й залежить від дози, тривалості лікування та частоти застосування препарату. Слід пам’ятати, що помірне підвищення АЛТ, яке не можна пояснити іншими чинниками, найчастіше зумовлене неалкогольною жировою хворобою печінки (НАЖХП).
Найпоширенішою лабораторною ознакою холестатичної гепатотоксичності виступає підвищення лужної фосфатази (ЛФ).
Білірубін
Гіпербілірубінемія може бути наслідком різних змін у метаболізмі білірубіну, включаючи надмірний синтез, незадовільну абсорбцію в печінці, розлади його кон’югації або екскреції. За даними досліджень, близько 10% осіб із гепатотоксичністю та гіпербілірубінемією/жовтяницею померли або потребували трансплантації печінки.
Підвищення вмісту некон’югованого білірубіну є ознакою ушкодження печінки або холестазу, а кон’югованого – лише холестазу. Загалом за всіх хвороб печінки зменшується кількість активних гепатоцитів, що може спричинити гіпербілірубінемію.
γ-Глутамілтранспептидаза
ГГТП є традиційним показником хвороб печінки, ураження жовчних проток і зловживання алкоголем. Підвищення ГГТП асоціюється зі збільшенням ризику інсульту, ішемічної хвороби серця, серцевої недостатності, цукрового діабету 2 типу.
У разі наростання вмісту ГГТП порушується цілісність мембран еритроцитів із запуском каскаду прозапальних реакцій. На сироватковий уміст ГГТП впливають уживання алкоголю, вміст жиру в організмі та печінці, рівні ліпідів, ліпопротеїнів і глюкози в плазмі крові, вживання ліків.
Лужна фосфатаза
Існують два види ЛФ: тканиноспецифічна та неспецифічна. У печінці виявляють останню. Підвищення ЛФ переважно використовують як маркер холестазу: в 75% осіб із внутрішньо- чи позапечінковим холестазом відзначається чотириразове або навіть вираженіше перевищення верхньої межі норми показника ЛФ. Сироватковий уміст ЛФ може залишатися підвищеним протягом тижня після лікування біліарної обструкції.
Глутаматдегідрогеназа
Глутаматдегідрогеназа (ГДГ) виробляється в часточках печінки та переважно міститься саме там, хоча менші концентрації ГДГ виявлені й у нирках, підшлунковій залозі, мозку та кишечнику. Оскільки в осіб із хворобами м’язів АЛТ підвищується, а ГДГ – ні, остання може бути маркером ураження печінки в цій категорії хворих.
Аргіназа
Аргіназа каталізує гідроліз аргініну до сечовини й орнітину. Цей фермент поділяють на два типи: печінковий (аргіназа‑1) і позапечінковий (аргіназа‑2). В експериментальному дослідженні при ушкодженні печінки тіоацетамідом аргіназа‑1 підвищувалася найшвидше та найпотужніше порівняно з іншими ферментами, тому цей показник може виступати специфічнішим індикатором функції печінки, ніж стандартні показники.
Альфа-глутатіон-S-трансфераза
Альфа-глутатіон-S-трансфераза (α-ГSТ) бере участь в усуненні шкідливих речовин із клітин. Оскільки цей фермент міститься в усіх клітинах печінки й має короткий період напіврозпаду в плазмі крові, він є потенційним цінним маркером ушкодження гепатоцитів.
Функції α-ГSТ полягають у зв’язуванні стероїдів, жовчних кислот і білірубіну, запобіганні перекисному окисненню ліпідів та утворенні хімічних зв’язків з електрофільними речовинами. Зловживання алкоголем, а також вірусні гепатити В і С зумовлюють активацію імунної системи, утворення вільних радикалів і погіршення детоксикації, тому в цих випадках гепатоцити можуть продукувати більшу кількість α-ГSТ. Мала молекулярна маса та короткий період напіврозпаду роблять цей фермент чутливим біомаркером порушення функцій печінки, зокрема для їх раннього виявлення в осіб із нормальним рівнем АЛТ. На жаль, недоліками визначення α-ГSТ у клініці є висока вартість і складність проведення цього аналізу.
Альбумін
Печінка здатна синтезувати достатньо білка для підтримання нормальної концентрації альбуміну навіть у разі втрати половини паренхіми. Визначення вмісту альбуміну в плазмі крові допомагає оцінити тяжкість ураження печінки, проте плазмовий рівень альбуміну знижується й за гострих хвороб нирок, що обмежує застосування цього показника в гепатології.
Протромбіновий час
Визначення протромбінового часу (ПЧ) у динаміці дає змогу відрізнити холестаз від тяжких гепатоцелюлярних хвороб. Тяжке гепатоцелюлярне ушкодження спричиняє подовження ПЧ, а холестаз – зменшення ПЧ у зв’язку з порушенням усмоктування вітаміну К. ПЧ зростає в 90-100% пацієнтів із цирозом печінки, ускладненим кровотечами, та в 75% осіб із вірусними гепатитами. Паралельно нерідко спостерігаються збільшення часткового тромбопластинового часу та гіпофібриногенемія.
Ліпіди
Печінка бере участь у метаболізмі ліпідів, виробляючи попередники ліпопротеїнів високої щільності (ЛПВЩ) та ліпопротеїнів дуже низької щільності й водночас усмоктуючи ліпопротеїни низької щільності, ЛПВЩ та хіломікрони. У зв’язку з тим пацієнтам із гепатотоксичністю часто властиві зміни рівня холестерину.
Масивне гепатотоксичне ураження призводить до зниження продукції ліпопротеїнів і, відповідно, значного зниження рівнів холестерину та тригліцеридів плазми крові. Моніторинг ліпідного профілю може надати цінну інформацію щодо загального стану печінки.
Тромбоцити
Зазвичай гепатотоксичність асоціюється зі змінами гемостазу внаслідок зниження плазмової концентрації білків, відповідальних за зсідання й фібриноліз. Частими також є тромбоцитопенія та дисфункція тромбоцитів.
Жовчні кислоти в сироватці крові
Гепатотоксичність асоціюється зі змінами сироваткового та плазмового рівня жовчних кислот. За даними дослідження, пацієнти з гепатотоксичністю, які не вижили, мали вищий рівень глікодезоксихолевої кислоти в крові, однак це питання наразі досліджено недостатньо.
Інші біомаркери
Для оцінки гепатотоксичності та прогнозування її наслідків для пацієнта запропоновано низку інноваційних біомаркерів, як-от фрагменти ядерної та мітохондріальної ДНК, мікроРНК (зокрема, 122 та 192), ядерний білок HMGB1, аргініносукцинатсинтетаза, параоксоназа‑1, глутатіон-S-трансфераза, кадгерин‑5, альдолаза B, макрофагальний колонієстимулювальний фактор. Клінічне значення цих маркерів потребує подальших досліджень.
Висновки
- Комплексне визначення біомаркерів стану печінки надає лікарю цінну інформацію.
- Амінотрансферази наростають швидше за інші біомаркери та швидко знижуються при скасуванні гепатотоксичного препарату, що робить їх чутливими маркерами гепатотоксичності. Утім, слід пам’ятати, що помірне підвищення АЛТ зазвичай зумовлене НАЖХП.
- За холестатичної гепатотоксичності найчастіше відзначаються збільшення ЛФ і зниження ПЧ.
- У разі тяжкого перебігу гепатотоксичної реакції порушується синтез ліпопротеїнів, що призводить до зниження рівнів холестерину та тригліцеридів у плазмі крові.
- Частими ознаками гепатотоксичності є тромбоцитопенія та дисфункція тромбоцитів.
- Існує потреба в подальшому дослідженні неінвазивних маркерів гепатотоксичності.
За матеріалами: Thakur S., Kumar V., Das R., Sharma V., Mehta D.K. Biomarkers of hepatic toxicity: an overview. Curr. Ther. Res. Clin. Exp. 2024; 100: 100737.
Підготувала Лариса Стрільчук
Антраль® як універсальний гепатопротектор із додатковими корисними ефектами
Антраль® (АТ «Фармак», Україна) – це оригінальний гепатопротектор вітчизняного виробництва, ефективний в лікуванні гострих і хронічних гепатитів різноманітного ґенезу та цирозу печінки. Антраль® сприяє зменшенню астеновегетативних розладів, покращує апетит і сон, зменшує вираженість диспепсії. У разі курсового застосування Антраль® нормалізує вміст білірубіну, γ-глобулінів, холестерину в крові, протромбіновий індекс, активність трансаміназ і ЛФ. Антралю притаманна пролонгована протизапальна та знеболювальна дія.
Доклінічні дослідження свідчать, що в умовах гострого, підгострого та хронічного ушкоджень печінки різними ксенобіотиками та їх комбінаціями Антраль® сприяє послабленню наслідків впливу гепатотоксинів, активації репаративних процесів у гепатоцитах і нормалізації показників структурно-функціонального стану печінки.
Провідними механізмами дії Антралю є інгібування процесів перекисного окиснення ліпідів, підтримка активності антиоксидантних систем організму та стабілізація мембран гепатоцитів. Важливо, що Антраль® є високобезпечним засобом, якому не притаманні кумуляція, а також імунотоксична, місцевоподразнювальна, алергенна, ульцерогенна, ембріотоксична й тератогенна дії.
Додатковою перевагою Антралю є його здатність зменшувати вираженість запалення й покращувати екзокринну функцію підшлункової залози, а також покращувати цитоархітектоніку цього органа та зменшувати фіброз (доведено в умовах експерименту).
Відповідно до інструкції для медичного застосування Антраль® показаний дорослим і дітям від 4 років для лікування гострих і хронічних гепатитів (вірусних, алкогольних, медикаментозних, токсичних); жирової дистрофії та цирозу печінки; запальних захворювань жовчного міхура, селезінки, підшлункової залози; постхолецистектомічного синдрому. Крім того, можливе й профілактичне застосування Антралю для запобігання ураженням печінки внаслідок впливу аліментарних токсинів, ліків тощо.
Слід зауважити, що Антраль® сумісний з антибактеріальними, детоксикаційними, жовчогінними та вітамінними засобами; це дає змогу включати його в комплексну терапію.
Медична газета «Здоров’я України 21 сторіччя» № 13-14 (574-575), 2024 р



