26 листопада, 2024
Неамбулаторна ортопедична хірургія Європейські рекомендації з періопераційної профілактики венозної тромбоемболії: перше оновлення
Обґрунтування
Венозна тромбоемболія (ВТЕ) є класичним ускладненням ортопедичної та травматологічної хірургії. Традиційно профілактика ВТЕ ґрунтувалася на рутинному призначенні потужних антикоагулянтів. Останнім часом визнання ятрогенних ускладнень антикоагулянтної терапії, поява процедур швидкого відновлення після операції та, як наслідок, припущення щодо зниження ризику післяопераційної ВТЕ призвели до більш загального розгляду балансу користі/ризику профілактики за допомогою антикоагулянтних препаратів.
Фактори ризику ВТЕ, пов’язані з пацієнтом, включають (але не обмежуються ними) [1-9]:
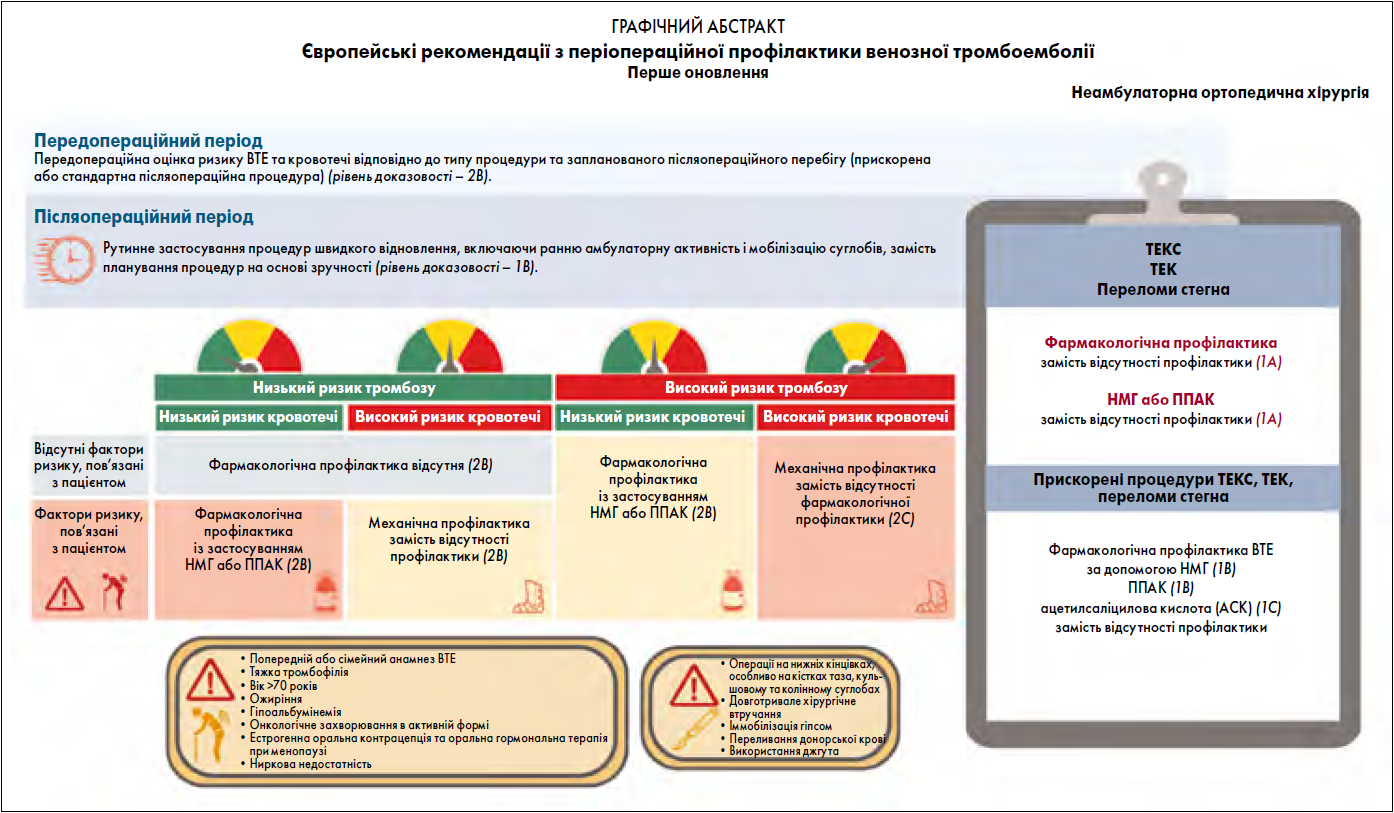
- попередній або сімейний анамнез ВТЕ;
- тяжка тромбофілія;
- вік >70 років;
- ожиріння;
- гіпоальбумінемія;
- онкологічне захворювання в активній формі;
- естрогенна оральна контрацепція та оральна гормональна терапія при менопаузі;
- ниркова недостатність.
Фактори ризику ВТЕ, пов’язані з хірургічним втручанням, включають (але не обмежуються ними) [10-14]:
- операції на нижніх кінцівках, особливо на кістках таза, кульшовому та колінному суглобах;
- довготривале хірургічне втручання;
- іммобілізація гіпсом;
- переливання донорської крові;
- використання джгута.
Фактори ризику кровотечі, пов’язані з пацієнтом, включають (але не обмежуються ними) [15, 16]:
- коагулопатія;
- антикоагулянтні препарати.
Факторами ризику кровотечі, пов’язаними з проведеною процедурою, є (але не обмежуються ними) [17-19]:
- тривалість процедури;
- довжина розрізу шкіри;
- використання дренажів.
Призначення профілактичного лікування має базуватися на врахуванні цих елементів. Призначення має бути індивідуальним для кожного пацієнта та кожної процедури, і не існує жодного універсального підходу, який можна було б запропонувати. Прискорені процедури спрямовані на скорочення тривалості перебування у стаціонарі за рахунок надання оптимізованої допомоги, орієнтованої на пацієнта, для проведення безболісного та мінімально ризикованого хірургічного втручання [20]. Ці шляхи зниження ризику післяопераційної ВТЕ в ортопедії [21] слід використовувати рутинно, оскільки вони не мають реальних протипоказань, зокрема для раннього відновлення ходьби, що, ймовірно, є основним фактором профілактики ВТЕ [22, 23].
Такі процедури, як артроскопія кульшового або колінного суглоба, операції на стопі або верхніх кінцівках тощо, мають низький ризик післяопераційної ВТЕ [12, 24-26]. Ризик ятрогенної кровотечі при застосуванні антикоагулянтів може бути вищим. Тому логічним рішенням буде залишити призначення антикоагулянтів у пацієнтів із високим ризиком ВТЕ без високого індивідуального ризику кровотечі.
Численні праці продемонстрували вплив фармакологічної профілактики в ортопедичній хірургії, особливо після операцій на кістках таза, кульшовому та колінному суглобах. Однак загалом дані літератури не дозволяють нам визначитися щодо препарату вибору. Тотальне ендопротезування кульшового суглоба (TЕКС), тотальне ендопротезування колінного суглоба (ТЕК) і переломи стегна є найбільш добре задокументованими процедурами.
Фармакологічна профілактика є найбільш вивченою й, імовірно, найефективнішою, але пов’язана з вищим ризиком кровотечі, яка може призводити до перипротезної інфекції. Зростає кількість даних, які вказують на те, що АСК є цікавою альтернативою в пацієнтів із ТЕКС і ТЕК, особливо у процедурах швидкого відновлення. Однак на даний час немає підтвердження ефективності АСК у пацієнтів після перелому стегна. Найновіші дані не вказують на перевагу жодного препарату або протоколу профілактики ВТЕ після ортопедичних і травматологічних операцій [27-49], незважаючи на те що деякі звіти містять різні висновки [50-53]. Жоден скринінговий інструмент не є широко застосовуваним і визнаним у пацієнтів після ортопедичних операцій [54]. Перевагою механічної профілактики є її безпечність, але її фактична ефективність залишається дискутабельною [55-62]. Вона може бути корисною як допоміжне лікування, особливо якщо ризик кровотечі при застосуванні антикоагулянтів є високим.
Рекомендації
Передмова 1. Термін «неамбулаторна ортопедична хірургія» стосується пацієнтів, які залишаються в лікарні щонайменше одну ніч після операції, без визначення загальної тривалості перебування в медичному закладі. Цей термін не визначає тип післяопераційної реабілітації, яка може включати або не включати процедуру швидкого відновлення. Ризик ВТЕ зростає зі збільшенням тривалості перебування у стаціонарі, тоді як вважається, що прискорені процедури зменшують цей ризик. Тому неможливо визначити єдині рекомендації щодо прискореної реабілітації.
Передмова 2. Термін «фармакологічна профілактика ВТЕ» включає застосування АСК, кумарину, прямих пероральних антикоагулянтів (ППАК), низькомолекулярних гепаринів (НМГ) і нефракціонованого гепарину (НФГ) у разі ниркової недостатності. Термін «механічна профілактика» включає прискорені процедури відновлення після операції, носіння компресійних панчіх і переривчасту пневматичну компресію.
Передмова 3. Не існує загальноприйнятої класифікації операцій із низьким або високим ризиком ВТЕ та низьким або високим ризиком кровотечі. Ці моменти слід оцінювати в рамках стратегії, що стосується конкретної операції та конкретного пацієнта.
Передопераційний період
1) Запропоновано проводити рутинну оцінку ризику ВТЕ та кровотечі для кожного пацієнта індивідуально, а не на основі загальних популяційних даних, відповідно до типу процедури та запланованого післяопераційного курсу (швидке відновлення або стандартна післяопераційна процедура) (рівень доказовості [РД] – 2B).
Післяопераційний період
1) Рекомендовано рутинне застосування процедур швидкого відновлення, включаючи ранню амбулаторну активність і мобілізацію суглобів, замість планування процедур на основі зручності (РД –1B).
2) Операції з низьким ризиком ВТЕ:
а) Відсутність факторів ризику, пов’язаних із пацієнтом: запропоновано не проводити фармакологічну профілактику ВТЕ для процедур із низьким ризиком ВТЕ у пацієнтів без високого індивідуального ризику ВТЕ (РД – 2B).
б) Додатковий фактор ризику ВТЕ, пов’язаний із пацієнтом:
- Відсутність високого ризику кровотечі: запропоновано фармакологічну профілактику ВТЕ за допомогою НМГ або ППАК замість відсутності профілактики для процедур із низьким ризиком ВТЕ у пацієнтів із високим індивідуальним ризиком ВТЕ (РД – 2B). Неможливо надати рекомендацію за або проти використання АСК.
- Високий ризик кровотечі: запропоновано механічну профілактику замість відсутності профілактики ВТЕ для процедур із низьким ризиком ВТЕ у пацієнтів із високим індивідуальним ризиком ВТЕ (РД – 2C).
3) Операції з високим ризиком ВТЕ:
а) Відсутність високого ризику кровотечі: запропоновано профілактику ВТЕ із застосуванням НМГ або ППАК, а не відсутність профілактики ВТЕ для процедур із високим ризиком ВТЕ без високого ризику кровотечі (РД – 2B). Неможливо надати рекомендацію за або проти використання АСК.
б) Високий ризик кровотечі: запропоновано механічну, а не фармакологічну профілактику ВТЕ для процедур із високим ризиком ВТЕ та високим ризиком кровотечі (РД – 2С).
4) Конкретні процедури:
а) Рекомендовано фармакологічну профілактику ВТЕ, а не відсутність профілактики після ТЕКС, ТЕК і переломів стегна (РД – 1А).
б) Рекомендовано фармакологічну профілактику ВТЕ із застосуванням НМГ або ППАК, а не відсутність профілактики після прискореної процедури ТЕКС, ТЕК або перелому стегна (РД – 1B).
в) Рекомендовано фармакологічну профілактику ВТЕ за допомогою АСК, а не відсутність профілактики після прискореної процедури ТЕКС і ТЕК (РД – 1С).
г) Рекомендовано фармакологічну профілактику ВТЕ із застосуванням НМГ або ППАК, а не відсутність профілактики після ТЕКС, ТЕК і переломів стегна (РД – 1А).
ґ) Рекомендовано фармакологічну профілактику ВТЕ за допомогою НМГ (РД – 1B), ППАК (РД –1B) або АСК (РД – 1C), а не відсутність такої профілактики після прискореної процедури ТЕКС або ТЕК.
Тематичний номер «Хірургія. Ортопедія. Травматологія. Інтенсивна терапія» № 4 (61), 2024 р.



