16 червня, 2024
Малоінвазивна простатектомія з приводу ДГПЗ у практичній роботі уролога
У статті описано варіанти малоінвазивної простатектомії — лапароскопічної та робот-асистованої, які виконують у хворих на доброякісну гіперплазію передміхурової залози (ДГПЗ) великого об’єму (понад 80 мл). Розглянуто показання, техніку виконання й результати лапароскопічної та робот-асистованої простатектомії на основі досвіду українських спеціалістів.
Ключові слова: доброякісна гіперплазія передміхурової залози, малоінвазивна простатектомія, лапароскопічна простатектомія, робот-асистована простатектомія, трансперитонеальний доступ, залобковий доступ, післяопераційні ускладнення за Clavien — Dindo, однопортова хірургія.
Лапароскопічні та робот-асистовані операції на передміхуровій залозі були спочатку запроваджені у хворих із раком простати, а не із ДГПЗ. W. Schussler et al. уперше у 1992 році опублікували в рефераті до щорічної конференції Американської асоціації урологів досвід виконання лапароскопічної радикальної простатектомії [2, 8, 56, 57]. Через 10 років M.B. Mariano et al. (2002) [64] із Бразилії описали виконання першої лапароскопічної простатектомії у хворого на ДГПЗ (рис. 1).
Рис. 1. Професор M.B. Mariano
(Порту-Алегрі, Бразилія)
Перша робот-асистована хірургічна система da Vinci Standart Surgical System була впроваджена в медичну практику у 1999 році, а у 2000‑му Управління із санітарного контролю за якістю харчових продуктів і медикаментів США (FDA) схвалило її застосування [84].
Робот-асистована хірургічна система da Vinci S System була впроваджена в медичну практику у 2006 році, da Vinci Si System – у 2009‑му (її почали використовувати і для однопортової хірургії), da Vinci XI System – у 2014‑му.
Робот-асистована хірургічна система da Vinci S вперше в Україні була встановлена у 2018 році у м. Вінниці, у приватному медичному закладі «Інномед – Центр ендохірургії», а згодом замінена на da Vinci Sі.
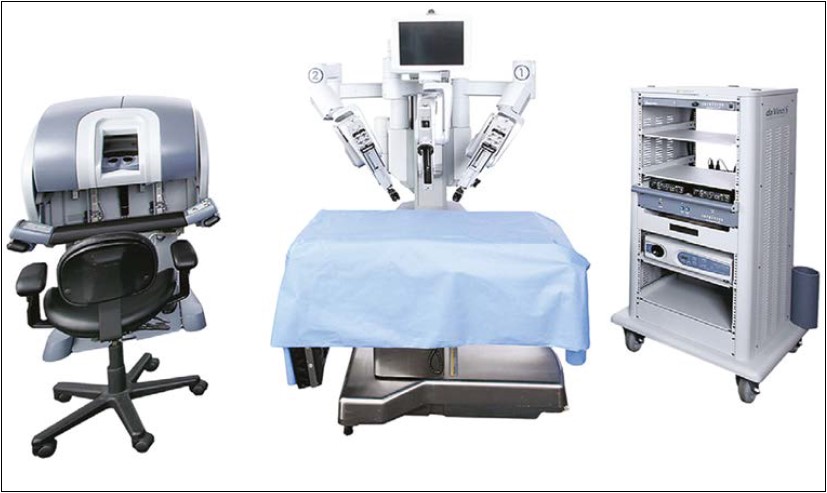
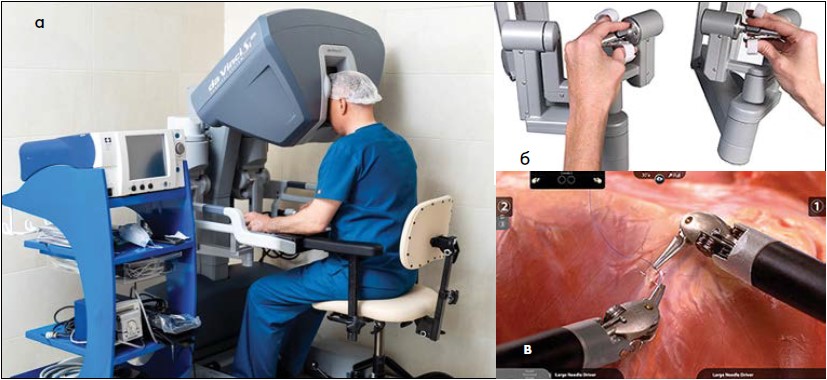
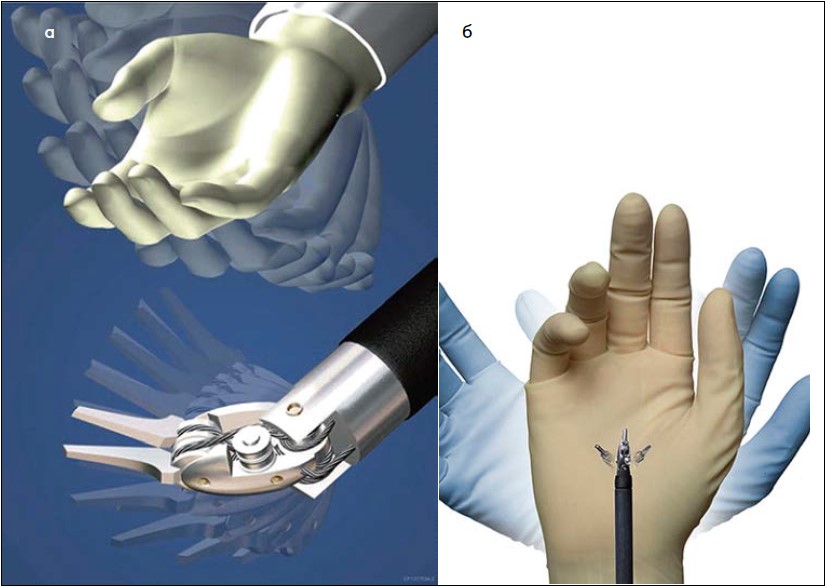
Робот-асистована система da Vinci складається із трьох компонентів: 1) консоль хірурга; 2) консоль (зона) пацієнта; 3) оптична система (рис. 2). Консоль хірурга – це місце, де хірург керує інструментами під час операції за допомогою джойстиків і ножних педалей (рис. 3). Рухи рук хірурга за допомогою джойстиків передаються на маніпулятори консолі пацієнта без «тремтіння», що забезпечує їх точність. Ножні педалі дозволяють керувати процесом коагуляції (моно- і біполярної) переключенням між робочими маніпуляторами та камерою, а також фокусування оптичної системи. Консоль пацієнта містить робочі маніпулятори і забезпечує контакт із ним. Маніпулятори з інструментами та камерою зв’язані з консоллю хірурга за допомогою комп’ютерного інтерфейсу. Під час підготовки консолі пацієнта до операції на всі маніпулятори вдягають стерильні чохли, які залишаються протягом усього хірургічного втручання (рис. 4). Оптична система забезпечує 3D-зображення в режимі реального часу з 10‑кратним збільшенням за допомогою сучасних оптичних систем. Для виконання робот-асистованих операцій використовують інструменти EndoWrist, які забезпечують вільні рухи у важкодоступних для відкритих операцій ділянках (рис. 5). Об’єм цих рухів у 7 разів більший за об’єм рухів кисті людини.
Рис. 2. Лапароскопічна роботизована хірургічна система da Vinci (США)
Рис. 3. Консоль хірурга (а), керування джойстиками (б) та маніпуляторами консолі пацієнта при виконанні операції (в)
Рис. 4. Консоль (зона) пацієнта зі стерильними чохлами на маніпуляторах
Рис. 5. Інструмент EndoWrist робот-асистованої хірургічної системи da Vinci (а, б)
Першу робот-асистовану (роботизовану) простатектомію з приводу ДГПЗ виконав R.S. Noguera з Каракаса (Венесуела) у 2008 році (рис. 6) [91]. Першу лапароскопічну однопортову простатектомію з приводу ДГПЗ виконав американський уролог M.M. Desai з колегами того ж 2008 року (рис. 7) [34]. У 2012 році була створена однопортова робот-асистована платформа da Vinci Single-Site Surgical platform, у 2014 році – da Vinci Single Port (SP) платформа із 25 мм портом; остання була схвалена FDA до застосування.
Рис. 6. Професор Rene Sotelo Noguera (Венесуела)
Рис. 7. Професор M.M. Desai (Університет Південної Кароліни, США) та рисунок із його статті про однопортову лапароскопічну черезміхурову простатектомію [34]
В Україні першу лапароскопічну простатектомію з приводу ДГПЗ виконав доцент М.Д. Соснін у 2015 році [2], а першу лапароскопічну робот-асистовану – доцент Р.Г. Церковнюк у 2018 році [8].
Лапароскопічна і робот-асистована простатектомії були впроваджені в практичну роботу урологів як малоінвазивні альтернативи відкритим простатектоміям (черезміхуровій і залобковій) у хворих на ДГПЗ із великим об’ємом залози (>80-100 мл). Згідно з рекомендаціями Європейської асоціації урології (EAU, 2024) [38], відкрита простатектомія є операцією першого вибору у хворих із об’ємом простати >80 мл. Відкриті простатектомії дозволяють радикально видаляти гіперплазовані вузли та ефективно відновлювати акт сечовипускання. Разом із тим негативними сторонами відкритих простатектомій є травматичність втручання, високий відсоток інтра- і післяопераційних ускладнень, гемотрансфузій, більш тривалі післяопераційне перебування в стаціонарі та період реабілітації.
Мета лапароскопічної та роботизованої простатектомій – покращити результати відкритих втручань за мінімальної інвазивності:
- знизити відсоток інтра- і післяопераційних кровотеч, гемотрансфузій, післяопераційних ускладнень;
- зменшити інтенсивність больового синдрому, тривалість післяопераційного та реабілітаційного періодів.
Позитивними сторонами малоінвазивних лапароскопічних і роботизованих простатектомій є відмінна стереоскопічна візуалізація операційного поля, ефективний інтраопераційний гемостаз із можливістю відновлення міхурово-уретрального сегмента, короткотривалі дренування сечового міхура (СМ) уретральним катетером та загального перебування хворого в стаціонарі. До недоліків лапароскопічних і роботизованих простатектомій відносять значно більший (ніж при відкритих операціях) час виконання операції, тривалий період оволодіння методикою, а також високу вартість обладнання й розхідних матеріалів.
EAU (2024) [38] лапароскопічні та робот-асистовані простатектомії у хворих на ДГПЗ відносить до малоінвазивної простатектомії (MISP – minimal invasive simple prostatectomy). Ці операції знаходяться на етапі апробації, накопичення безпосередніх і віддалених результатів із метою визначення рівня доказовості та ступеня рекомендацій таких втручань. Аналіз досліджень малоінвазивних простатектомій дозволив експертам EAU (2024) [38] встановити, що MISP слід виконувати при об’ємі простати >80 мл (рівень доказовості 2а).
Відкриті простатектомії при ДГПЗ проводять екстраперитонеальним черезміхуровим або залобковим (транскапсулярним) доступом (рис. 8), лапароскопічні та робот-асистовані – транс- або екстраперитонеальним доступом (рис. 9).
Рис. 8. Екстраперитонеальний черезміхуровий і залобковий (транскапсулярний) доступи при виконанні відкритої простатектомії у хворих на ДГПЗ із простатою великого об’єму
Рис. 9. Хірургічні доступи при лапароскопічних і робот-асистованих простатектоміях у хворих на ДГПЗ [8]: а — лапароскопічна екстраперитонеальна залобкова (транскапсулярна) простатектомія; б — лапароскопічна екстраперитонеальна черезміхурова простатектомія; в — лапароскопічна трансперитонеальна черезміхурова та залобкова простатектомії;
г — лапароскопічна трансперитонеальна черезміхурова простатектомія через купол (верхню стінку) сечового міхура
Види хірургічних розрізів при виконанні лапароскопічної та робот-асистованої простатектомій із приводу ДГПЗ представлені на рис. 10, 11.
Рис. 10. Схематичне зображення видів хірургічних розрізів при виконанні лапароскопічної та робот-асистованої простатектомії з приводу ДГПЗ [54]:
1 — поздовжній міхурово-капсулярний;
2 — поперечний розріз шийки сечового міхура (міхурово-простатичного з’єднання); 3 — поперечний капсулярний (за T. Millin)
Рис. 11. Види хірургічних розрізів при виконанні лапароскопічної та робот-асистованої простатектомії з приводу ДГПЗ [8]: а — поперечний капсулярний (за T. Millin); б — поперечний розріз шийки сечового міхура (міхурово-простатичного з’єднання); в — поздовжній міхурово-капсулярний; г — поздовжній розріз верхньої стінки (купола) сечового міхура
R. Autorino et al. (2015) [16] провели дослідження з опитуванням урологів провідних клінік Європи й США, які з 2000 по 2014 рік виконували лапароскопічні та роботизовані простатектомії з приводу ДГПЗ. Серед 1330 виконаних малоінвазивних операцій було 843 (63,4%) лапароскопічних, 487 (34,6%) – роботизованих, конверсії у відкрите втручання потребували лише 3% хворих. Лапароскопічну простатектомію виконували екстра- або трансперитонеальним доступом. За даними R. Autorino et al. (2015) [16], із 843 лапароскопічних операцій трансперитонеальний доступ був використаний у 104 (12,4%) хворих, екстраперитонельний – у 739 (87,6%). Для уникнення потрапляння інфікованої сечі (при каменях СМ, хронічних циститах) у черевну порожнину з передміхурового та залобкового просторів із виникненням інтраабдомінальних ускладнень (перитоніт, кишкова непрохідність, ушкодження або спайкова хвороба органів черевної порожнини) урологи, які виконують лапароскопічні простатектомії, віддають перевагу екстраперитонеальному доступу.
Підготовка до лапароскопічної та роботизованої простатектомій аналогічна такій для відкритих простатектомій. Необхідно зібрати анамнез хворого, заповнити опитувальник Міжнародної шкали оцінки простатичних симптомів (IPSS), оцінити якість життя хворого (QoL), визначити рівень простат-специфічного антигена (PSA) (за необхідності виключення раку простати – виконати магнітно-резонансну томографію [МРТ] і/або біопсію простати), провести пальцеве ректальне обстеження, стандартні лабораторні аналізи крові та сечі з обов’язковим визначенням рівня сечовини (креатиніну) крові, визначити об’єм простати за допомогою ультразвукового дослідження (УЗД) та об’єм залишкової сечі, провести урофлоуметрію, за необхідності (для виключення стриктури уретри, пухлини СМ, каменя, дивертикула) – виконати уретроцистоскопію. Операції виконують під загальною анестезією. За 30-60 хв до початку втручання хворому профілактично парентерально призначають цефалоспорин 2-3‑го покоління. Протипоказання до лапароскопічної та роботизованої простатектомій є такими ж, як і для відкритих операцій (неконтрольована коагулопатія, гострий інфаркт міокарда, гостре порушення мозкового кровообігу). Із пацієнтом і його родичами обговорюють можливість конверсії у відкрите втручання у разі неконтрольованої кровотечі з ложа простати.
Протипоказання до трансперитонеального доступу [56]:
І. Інфекційні (перитоніт, інфекція передньої черевної стінки, сепсис).
ІІ. Анатомічні (кишкова непрохідність, спайкова хвороба, велика аневризма аорти, ожиріння).
ІІІ. Системні фактори (тяжка серцево-легенева патологія, глаукома, неконтрольована коагулопатія).
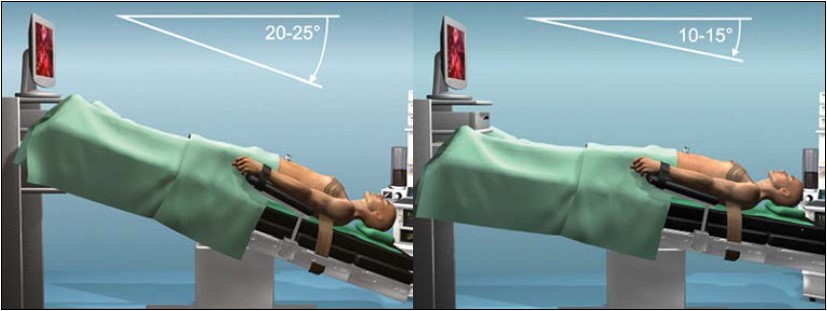
При трансперитонеальному доступі хворого вкладають у положення Тренделенбурга з нахилом головного кінця на 20-25 градусів (для інсуфляції вуглекислого газу у черевну порожнину), що призводить до підвищення інтракраніального тиску з можливою ішемією зорового нерва та втратою зору (рис. 12). Крім того, гіперкапнія призводить до пригнічення функції міокарда, ацидозу та аритмії. При екстраперитонеальному доступі головний кінець пацієнта нахиляють на 10-15 градусів.
Рис. 12. Положення хворого при виконанні лапароскопічної (робот-асистованої) простатектомії трансперитонеальним (а) та екстраперитонеальним (б) доступом
Інструментарій для виконання лапароскопічної та роботизованої простатектомії представлено в літературі [8, 12-15, 56, 57, 62, 68, 84], а також у наших попередніх публікаціях [2, 8].
Лапароскопічна простатектомія у хворих на ДГПЗ
При виконанні лапароскопічної трансперитонеальної черезміхурової простатектомії доступ через верхню стінку (купол) СМ, яка вкрита очеревиною, використовують значно рідше, ніж через передню (знаходиться екстраперитонеально) через можливе підтікання (просочування) сечі у черевну порожнину із зашитої рани СМ (при спазмах СМ), ризик розвитку перитоніту та спайкового процесу у черевній порожнині. Доступ із черевної порожнини у передміхуровий і залобковий простори виконують шляхом поперечного розсічення очеревини та серединної пупкової складки. Рідше застосовують доступ між серединною та медіальною пупковими складками. Розміщення троакарів і хірургічної бригади при виконанні лапароскопічної трансперитонеальної простатектомії представлено на рис. 13.
Рис. 13. Розміщення троакарів (у вигляді букви W) при виконанні лапароскопічної трансперитонеальної простатектомії (а); розташування хірургічної бригади при виконанні лапароскопічної простатектомії (б) [54, 68]
При екстраперитонеальному доступі з невеликого розрізу нижче пупка виконують пальцеву дирекцію передочеревинного простору, а далі за допомогою спеціального балона (у який вводять 800-1200 мл стерильного фізрозчину або повітря) виконують виділення передміхурового та залобкового просторів. Далі вводять оптичний троакар, виконують інсуфляцію вуглекислого газу, встановлюють порти. Доступ та розміщення троакарів при виконанні лапароскопічної екстраперитонеальної простатектомії представлено на рис. 14, 15.
Рис. 14. Хірургічний доступ до передньої стінки СМ та капсули простати при виконанні лапароскопічної екстраперитонеальної простатектомії (а, б) [8]
Рис. 15. Інсуфляція повітря у передміхуровий і залобковий простори (а) та розміщення троакарів (б) при виконанні лапароскопічної екстраперитонеальної простатектомії [8]
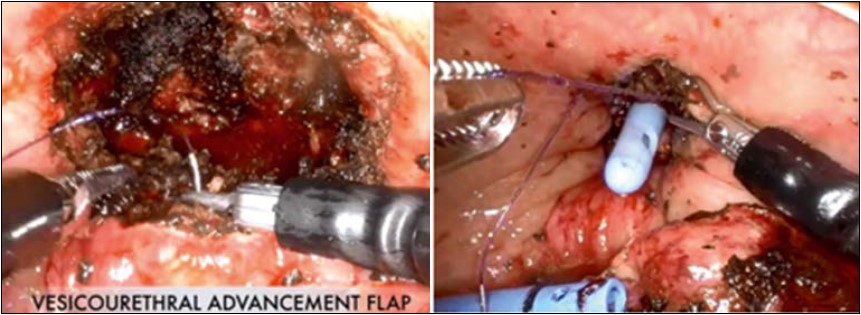
N. Pavan et al. (2016) [78] проаналізували результати 319 малоінвазивних лапароскопічних і робот-асистованих простатектомій, які були виконані у семи клініках США, Італії, Австралії та Франції, і виявили, що всі 189 лапароскопічних втручань були виконані екстраперитонеальним доступом. Техніка лапароскопічної простатектомії через поперечний розріз шийки СМ представлена за R. Sotelo [54]. Після доступу в передміхуровий та залобковий простори видаляють парапростатичну жирову клітковину, ідентифікують дорзальний венозний комплекс. Перев’язування останнього здійснюють при виконанні транскапсулярної простатектомії, як і при відкритих залобкових простатектоміях. При лапароскопічній черезміхуровій простатектомії доступ до гіперплазованих вузлів простати здійснюють поздовжнім міхурово-капсулярним розрізом або поперечним розрізом міхурово-простатичного з’єднання (шийки СМ) (рис. 16). Тракція за середню частку простати дозволяє ідентифікувати вічка сечоводів і покращити видалення гіперплазованих вузлів. Далі вузли видаляють за допомогою лапароскопічних ножиць під контролем зору з можливим збереженням сім’яного горбка (профілактика ушкодження зовнішнього сфінктера уретри, виникнення еректильної дисфункції). Після видалення гіперплазованих вузлів простати виконують кінцевий гемостаз ложа та тригонізацію шийки СМ (нижнього півкола) шляхом зшиванням її із задньою стінкою перетинчастої частини уретри. При видаленні великих вузлів, значному діастазі між шийкою СМ та перетинчастою частиною уретри виконують фіксацію нижнього півкола шийки до задньої стінки ложа простати (рис. 17). Зашивання розрізу переднього півкола шийки СМ та капсули простати виконують безперервним вікриловим швом (V-Loc), а у СМ уводять триходовий катетер Фолея № 20 Сh. Гіперплазовані вузли видаляють шляхом їх морциляції (або через пупковий порт за допомогою контейнера для екстракції), залобковий простір дренують дренажем Jackson — Pratt позаочеревинно. Далі виконують зашивання очеревини та пупкового порта вікриловими швами, шкіри — проленом (шовком).
Рис. 16. Етапи лапароскопічної простатектомії у хворих на ДГПЗ за R. Sotelo [54]
![Рис. 17. Лапароскопічна простатектомія при ДГПЗ [11]. Підшивання (тригонізація) нижнього півкола шийки сечового міхура до задньої стінки ложа простати (а) і зашивання розрізу шийки сечового міхура (б)](/multimedia/userfiles/images/2024/Uro_2_2024/Urol_2_2024_st_18-27_pic17.jpg)
Рис. 17. Лапароскопічна простатектомія при ДГПЗ [11]. Підшивання (тригонізація) нижнього півкола шийки сечового міхура до задньої стінки ложа простати (а) і зашивання розрізу шийки сечового міхура (б)
Технічні особливості та результати виконання лапароскопічних залобкових (транскапсулярних) простатектомій представлені у табл. 1, а технічні особливості та результати проведення лапароскопічних черезміхурових простатектомій — у табл. 2.
Таблиця 1. Результати виконання лапароскопічної залобкової простатектомії з приводу ДГПЗ
|
Автор, рік публікації |
Кількість випадків |
Оперативний доступ |
Середня тривалі-сть операції, хв |
Середня крововтрата, мл |
Середній об’єм простати за даними ТРУЗД, мл |
Середня тривалість перебування в стаціонарі, ліжко-дні |
|
Von Velthoven R. et al. (2004) |
18 |
Екстраперитонеальний, транскапсулярний |
145 |
192 |
148 |
6 |
|
Sotelo R. et al. (2005) |
17 |
Екстраперитонеальний, транскапсулярний |
156 |
516 |
72 |
2 |
|
Hoepffner J. et al. (2006) |
100 |
Екстраперитонеальний, транскапсулярний (пальцева енуклеація) |
66 |
250 |
68 |
4 |
|
Porpiglia F. et al. (2006) |
20 |
Екстраперитонеальний, транскапсулярний |
107 |
441 |
71 |
8 |
|
Baumert H. et al. (2006) |
17 |
Транскапсулярний |
115 |
367 |
77 |
5 |
|
Zhou L.Y. et al. (2009) |
45 |
Екстраперитонеальний, транскапсулярний (пальцева енуклеація) |
105 |
360 |
78 |
6 |
|
McCullough T.C. et al. (2009) |
96 |
Екстраперитонеальний, транскапсулярний (пальцева енуклеація) |
95 |
350 |
Не вказано |
6 |
|
Porpiglia F. et al. (2011) |
78 |
Екстраперитонеальний, транскапсулярний |
103 |
333 |
96 |
5,4 |
|
Xing N. et al. (2011) |
51 |
Екстраперитонеальний, транскапсулярний |
126 |
232 |
126,5 |
Не вказано |
|
Chlosta P.L. et al. (2011) |
66 |
Екстраперитонеальний, транскапсулярний (пальцева енуклеація) |
55 |
200 |
85 |
5,2 |
|
Сероухов А.Ю. и соавт. (2016) |
16 |
Інтра- та екстраперитонеальний, транскапсулярний |
183 |
328 |
114,7 |
Не вказано |
|
Bintimirov R.G. et al. (2017) |
79 |
Екстраперитонеальний, транскапсулярний |
206 |
256 |
134 |
Не вказано |
|
Котов С.В. и соавт. (2018) |
24 |
Екстраперитонеальний, транскапсулярний |
183 |
350 |
120 |
Не вказано |
|
Manfredi M.et al. (2020) |
100 |
Екстраперитонеальний, транскапсулярний |
102,8 |
342,4 |
95 |
5,3 |
|
Andraca A.Z. et al. (2021) |
272 |
Інтраперитонеальний, транскапсулярний |
120 |
2,2 г/дл |
94 |
3 |
|
Zeder R. et al. (2023) |
80 |
Екстраперитонеальний, транскапсулярний |
156 |
Не вказано |
130 |
9 |
|
Морару-Бурлеску та співавт. (2024) |
50 |
Екстраперитонеальний, транскапсулярний |
120 |
118,7 |
111 |
6,1 |
Примітка: ТРУЗД — трансректальне ультразвукове дослідження.
Таблиця 2. Результати виконання лапароскопічної черезміхурової простатектомії з приводу ДГПЗ
|
Автор, рік публікації |
Кількість випадків |
Оперативний доступ |
Середня тривалість операції, хв |
Середня крововтрата, мл |
Середній об’єм |
Середня тривалість перебування в стаціонарі, ліжко-дні |
|
Mariano M.В. et al. (2002) |
1 |
Трансперитонеальний, поздовжній міхурово-капсулярний |
228 |
800 |
120 |
6 |
|
Sotelo R. et al. (2005) |
17 |
Екстраперитонеальний, трансперитонеальний, через поперечний розріз шийки сечового міхура |
156 |
516 |
72 |
2 |
|
Mariano M. et al. (2006) |
60 |
Трансперитонеальний, поздовжній міхурово-капсулярний |
138,5 |
331 |
144,5 |
4,6 |
|
Castilo O. et al. (2008) |
27 |
Екстраперитонеальний, поздовжній розріз передньої стінки сечового міхура та капсули простати |
123 |
415 |
95,2 |
3,5 |
|
Ramón de Fata Chillón F. |
10 |
Екстраперитонеальний, поздовжній розріз передньої стінки сечового міхура та капсули простати |
112,5 |
150 |
62 |
3,5 |
|
Oktay B. et al. (2011) |
16 |
Екстраперитонеальний, поперечний розріз міхурово-простатичного з’єднання |
133 |
134 |
147 |
3,9 |
|
Castilo O.A. et al. (2011) |
59 |
Екстраперитонеальний, поздовжній розріз передньої стінки сечового міхура та капсули простати |
123 |
415 |
108,5 |
4,2 |
|
Al-Aown A. et al. (2015) |
11 |
Екстраперитонеальний, поздовжній розріз передньої стінки сечового міхура довжиною до 3-4 см |
99,5 |
205 |
158 |
5 |
|
Vale L., Fossion L. (2020) |
88 |
Трансперитонеальний, розріз верхньої стінки (купола) сечового міхура |
94 |
150 |
112 |
3 |
У ході 79 лапароскопічних екстраперитонельних транскапсулярних простатектомій R.G. Biktimirov et al. (2017) [18] виконали симультанні операції 35 (44%) хворим: герніопластику односторонню — 10 хворим, двосторонню — 3, цистолітотомію та герніопластику — 3, дивертикулотомію — 1, цистолітотомію — 16, цистолітотомію та уретеролітотомію — 1. Автори порівняли післяопераційні періоди у хворих, які перенесли симультанні операції, та пацієнтів без виконання таких операцій (44 [56%]). Післяопераційні ускладнення у цих двох групах пацієнтів статистично не відрізнялися, середня тривалість простатектомій і симультанних операцій склала 230 хв, лише простатектомій — 185 хв (р<0,05). Дослідники дійшли висновку про безпечність та ефективність лапароскопічних простатектомій і симультанних операцій у хворих на ДГПЗ.
R. Vаn Velthoven et al. (2004) [106] рекомендують виконувати лапароскопічну екстраперитонеальну простатектомію за T. Millin (шляхом поперечного розрізу капсули простати) зі збереженням простатичного відділу уретри. У разі ушкодження уретри автори фіксували нижнє півколо шийки СМ до ложа простати. C. Quan et al. (2011) [50] також рекомендують виконувати лапароскопічну екстраперитонеальну транскапсулярну простатектомію (техніка за Madigan) (рис. 18). Автори виконали 16 лапароскопічних операцій у хворих із об’ємом простати >100 мл, але лише у 80% випадків їм вдалось зберегти уретру. Збереження частини уретри можливе лише за відсутності гіперплазованої середньої частки простати, на що вказують N. Xing et al. (2011) [108]. Автори виконали 51 лапароскопічну екстраперитонеальну транскапсулярну простатектомію хворим за відсутності гіперплазованої середньої частки простати (за даними УЗД і МРТ простати), при цьому вдалося зберегти уретру лише у 28 хворих, а в 19 чоловіків відзначалися незначні її перфорації.
Рис. 18. Лапароскопічна екстраперитонеальна транскапсулярна простатектомія (схематичне зображення) зі збереженням уретри за C. Quan et al. (2011) [50]
Умови об’єм для збереження уретри (задньої її стінки із сім’яним горбком) значно кращі при виконанні лапароскопічної простатектомії, ніж відкритої, через кращу візуалізацію операційного поля (камера наближена до зони втручання), застосування електрокоагуляції за ходом оперативного втручання, а також меншу кровотечу з ложа простати через тиск СО2 на судини ложа. За наявності середньої частки простати та видалення гіперплазованих вузлів разом з уретрою виконують тригонізацію нижнього півкола шийки СМ за R. Sotelo (зшивають нижнє півколо шийки із задньою стінкою уретри) (рис. 16) або ж фіксують нижнє півколо до ложа простати (рис. 17).
F. Porpiglia et al. (2006) [80], McCullogh et al. (2009) [67], A. Garsia-Sagui et al. (2012, 2015) [51, 52], С.В. Котов та співавт. (2018) [4] порівнювали результати лапароскопічних і відкритих простатектомій, виконаних у хворих із ДГПЗ. Автори дійшли висновку, що лапароскопічна простатектомія є складним технічним втручанням, але одночасно і безпечною й ефективною альтернативою відкритим операціям у хворих із об’ємом простати >80-100 мл. Функціональні результати лапароскопічних і відкритих простатектомій були зіставними за показниками максимальної об’ємної швидкості сечовипускання (Qmax), IPSS, QoL, але за об’ємом інтраопераційної крововтрати, кількістю післяопераційних ліжко-днів, інтенсивністю післяопераційного больового синдрому результати лапароскопічних втручань були кращими.
R. Autorino et al. (2015) [16] проаналізували ускладнення 843 лапароскопічних простатектомій, виконаних у 23 клініках світу, згідно із класифікацією за Clavien — Dindo [25, 35]. Ускладнення І ступеня стаціонарного періоду (ускладнення, які вимагають призначення додаткових медикаментів, а також ранова інфекція, що виникла у стаціонарі) були відмічені у 4 (0,5%) хворих; ускладнення ІІ ступеня (переливання компонентів крові та препаратів парентерального живлення) — у 10 (1,2%). Ускладнення І ступеня за Clavien — Dindo після виписки зі стаціонару (до 90 днів спостереження) були виявлені у 42 (5%) пацієнтів (затримка сечі з установленням уретрального катетера у 16 осіб, парез кишечника — у 10, гематурія з необхідністю встановлення уретрального катетера — у 6, інші — у 6). Ускладнення ІІ ступеня за Clavien — Dindo після виписки зі стаціонару відмічені у 13 (0,6%) хворих (гемотрансфузії — у 2, інфекція сечових шляхів — у 10, інші — в 1). Ускладнення ІІІа ступеня за Clavien — Dindo (ускладнення, які вимагають повторного втручання без застосування загального знеболення) виявлені у 5 (0,6%) чоловіків (гематурія, яка вимагала ендоскопії — у 1; стриктури уретри або шийки СМ, які вимагали ендоскопічного втручання, — у 3; сечова нориця, яка вимагала хірургічного закриття — в 1 чоловіка). Ускладнення ІІІb, ІV і V ступенів не були ідентифіковані (летальність склала 0%).
Таким чином, лапароскопічні простатектомії, які були виконані за Millin (735 [87,2%] хворим) та за іншими методиками (108 [12,8%] хворим) характеризуються низькою частотою інтраоперційних гемотрансфузій (1,2%), стриктур уретри/шийки СМ (0,35%) та утворення сечової нориці (0,12%). При цьому інфекцію рани не відмічено в жодного пацієнта, а летальність склала 0%.
M. Manfredi et al. (2020) [63] проводили спостереження 100 хворих, які перенесли лапароскопічну екстраперитонеальну залобкову простатектомію, впродовж 5 років. Автори виявили пізні ускладнення лише у 5 (5%) чоловіків — загострення пієлонефриту та простатиту, гострий епідидиміт, нетримання сечі та стриктуру цибулинного відділу уретри. Ранні ускладнення за Clavien — Dindo (до 3 міс спостереження) мали місце у 14 (14%) хворих: гіпертермія — у 4; післяопераційна кровотеча — у 2; затримка сечі через згустки крові у СМ — у 2; затримка сечі після видалення уретрального катетера — у 4; післяопераційний психоз — в 1; тромбоцитопенія — в 1 чоловіка. Дослідники зробили висновок, що лапароскопічна залобкова простатектомія характеризується низькою частотою ранніх і пізніх ускладнень, а отже, може бути рекомендована до проведення у спеціалізованих лапароскопічних центрах.
В Україні Р. П. Морару-Бурлеску виконав понад 80 лапароскопічних екстраперитонеальних залобкових простатектомій, які представлені у публікаціях [5-7]. Його досвід на сьогодні впроваджений в урологічних відділеннях м. Черкаси, урологічному відділенні Вінницької обласної клінічної лікарні ім. М.І. Пирогова, урологічних відділеннях Кривого Рогу та Кропивницького.
Лапароскопічна робот-асистована простатектомія у хворих на ДГПЗ
Лапароскопічні роботизовані простатектомії у 80% випадків виконують трансперитонеальним доступом, у 20% — екстраперитонеальним [16, 56, 57]. Положення хворого, розташування операційної бригади та троакарів при виконанні лапароскопічної роботизованої простатектомії представлено на рис. 19, 20. Етапи трансабдомінальної роботизованої простатектомії подібні до лапароскопічної трансабдомінальної. На рис. 21 представлено техніку виконання лапароскопічної робот-асистованої простатектомії через верхню стінку (купол) СМ.
Рис. 19. Положення хворого (а) та операційної бригади (б) при виконанні лапароскопічної робот-асистованої простатектомії [14, 54]
Рис. 20. Розташування троакарів (а, б) при виконанні лапароскопічної робот-асистованої простатектомії [54]
Рис. 21. Техніка виконання лапароскопічної робот-асистованої простатектомії через верхню стінку (купол) сечового міхура [11]
O. Castillo et al. (2016) [23] виконали 180‑градусний анастомоз між шийкою СМ і задньою уретрою (усе нижнє півколо шийки фіксували до задньої поверхні перетинчастої частини уретри). G. Cacciamani et al. (2018) [20] виконали 23 лапароскопічні трансабдомінальні робот-асистовані черезміхурові простатектомії з накладанням циркулярного (360‑градусного) анастомозу між шийкою СМ і перетинчастим відділом уретри (рис. 22).
Рис. 22. Накладання циркулярного (360‑градусного) анастомозу між шийкою сечового міхура та перетинчастим відділом уретри при виконанні лапароскопічної робот-асистованої простатектомії через верхню стінку (купол) сечового міхура за G. Cacciamani et al. (2018) [20]
Мрія урологів щодо ідеальної техніки простатектомії — циркулярний анастомоз між шийкою СМ та уретрою із глухим швом СМ — збулась із впровадженням 3D-візуалізації, покрокового гемостазу та прецензійної роботизованої техніки, що неможливо було виконати при відкритих черезміхурових простатектоміях. Циркулярний анастомоз між шийкою СМ та уретрою при відкритій залобковій простатектомії за допомогою спеціального апарата був запропонований українським урологом проф. С.М. Шамраєвим у 1999 році [9] (рис. 23).
Рис. 23. Спосіб формування циркулярного (360‑градусного) міхурово-уретрального анастомозу при виконанні відкритої залобкової (транскапсулярної) простатектомії за допомогою спеціального апарата [9]
Результати виконання лапароскопічної робот-асистованої простатектомії з приводу ДГПЗ представлено в табл. 3.
Таблиця 3. Результати виконання лапароскопічної робот-асистованої простатектомії з приводу ДГПЗ
|
Автор, рік публікації |
Кількість випадків |
Оперативний доступ |
Середня тривалі-сть операції, хв |
Середня крововтрата, мл |
Середній об’єм простати за даними ТРУЗД, мл |
Середня тривалість перебування в стаціонарі, ліжко-дні |
|
Sotelo R. et al. (2008) |
7 |
Трансперитонеальний, черезміхуровий |
205 |
298 |
50,6 |
1,4 |
|
John H. et al. (2009) |
13 |
Екстраперитонеальний, черезміхуровий |
210 |
500 |
82 |
6 |
|
Uffort E.E. et al. (2010) |
15 |
Трансперитонеальний, черезміхуровий |
128,8 |
139,3 |
46,4 |
2,5 |
|
Coelho R.F. et al. (2011) |
6 |
Трансперитонеальний, поперечний розріз у ділянці міхурово-простатичного з’єднання |
90 |
208 |
157 |
1 |
|
Matei D.V. et al. (2012) |
35 |
Трансперитонеальний, черезміхуровий |
187 |
118 |
87 |
3,2 |
|
Vora A. et al. (2012) |
13 |
Трансперитонеальний, черезміхуровий |
179 |
219 |
127 |
2,7 |
|
Clavijo R. et al. (2013) |
10 |
Трансперитонеальний, міхурово-капсулярний |
106 |
375 |
81 |
1 |
|
Leslie S. et al. (2014) |
25 |
Трансперитонеальний, черезміхуровий |
214 |
143 |
88 |
4 |
|
Banapour P. et al. (2014) |
16 |
Трансперитонеальний, залобковий, черезміхуровий |
228 |
197 |
141,8 |
1 |
|
Elsarma S.E. et al. (2014) |
15 |
Трансперитонеальний, черезміхуровий поперечний |
189 |
290 |
157 |
2,4 |
|
Stolzenburg J.U. et al. (2014) |
10 |
Екстраперитонеальний, черезміхуровий |
122 |
228 |
143 |
8 |
|
Patel M.N. et al. (2014) |
20 |
Різні |
Не вказано |
Не вказано |
134,7 |
1,7 |
|
Pokorny M. et al. (2015) |
67 |
Трансперитонеальний, черезміхуровий |
97 |
200 |
84 |
4 |
|
Hoy N.Y. et al. (2015) |
4 |
Трансперитонеальний, черезміхуровий |
161 |
218,8 |
239 |
2,3 |
|
Falavolti C. et al. (2016) |
18 |
Трансперитонеальний, черезміхуровий |
205 |
200 |
>80 |
3,2 |
|
Umari P. et al. (2017) |
81 |
Трансперитонеальний, черезміхуровий |
105 |
Не вказано |
130 |
1 |
|
Sorokin I. et al. (2017) |
63 |
Трансперитонеальний, черезміхуровий |
160 |
327 |
136 |
2 |
|
Cacciamari G. et al. (2018) |
23 |
Трансперитонеальний, черезміхуровий |
160,6 |
98,6 |
108,1 |
2,1 |
|
Dotzauer R. et al. (2020) |
103 |
Трансперитонеальний, черезміхуровий |
182 |
248 |
127 |
9 |
|
Cho J.M. et al. (2021) |
29 |
Трансперитонеальний, черезміхуровий |
174 |
Гемонтрансфузія – |
58,7 |
3,9 |
|
Waigankar S.S. et al. (2021) |
13 |
Трансперитонеальний, черезміхуровий |
107,3 |
92,5 |
105,8 |
4,9 |
|
Kim B.H., Byun H.J. (2022) |
33 |
Трансперитонеальний, черезміхуровий |
128,6 |
Не вказано |
97,9 |
7,1 |
Ускладнення у стаціонарному періоді за Clavien — Dindo після 487 лапароскопічних роботизованих простатектомій, виконаних у 23 клініках, склали [16]: І ступеня — у 11 (2,2%) хворих, ІІ ступеня — у 5 (1%). Ускладнення І ступеня після виписки зі стаціонару були відмічені у 32 (6,5%) хворих (затримка сечі — у 10, парез кишечника — у 3, гематурія — у 13, ургентність із нетриманням сечі — у 4, інші — 2 осіб); ІІ ступеня — у 37 (8%) хворих: інфекція сечових шляхів — у 20; анемія, яка вимагала проведення гемотрансфузії, — у 5; інфекція рани — у 2; тромбофлебіт вен нижніх кінцівок — у 2; інші — у 8 чоловіків. Ускладнення ІІІа ступеня виявлені у 10 (2%) хворих: стриктура шийки СМ або уретри — у 3, гематурія — у 3, зашивання сечової нориці — в 1, інфекція рани — в 1, міграція зшиваючої скоби Hem-o-lok — в 1, кровотеча з надчеревної артерії — в 1 чоловіка. Ускладнень ІІІb ступеня не відзначено; ІV ступеня — в одного хворого (серцева недостатність); V ступеня — в одного хворого, який помер від защемленої грижі, сепсису, поліорганної недостатності.
Лапароскопічні роботизовані простатектомії характеризувалися низькою частотою інтраопераційних кровотеч і гемотрансфузій (3,2%), стриктур шийки СМ/уретри (0,61%) та утворення сечової нориці (0,2%), при цьому інфекція рани відмічена у 0,4% випадків, летальність — у 0,2%.
N.Y. Hoy et al. (2015) [55], Tobias-Machado M. et al. (2021) [97], R. Dotzauer et al. (2020) [36], S. Scarcella et al. (2021) [88] порівнювали результати відкритої, лапароскопічної та роботизованої простатектомій. Автори відзначали однакові функціональні результати цих операцій при оцінці показників за шкалою IPSS, QoL, Qmax. Частота інтраоперційних кровотеч і гемотрансфузій після малоінвазивних простатектомій (лапароскопічної та робот-асистованої) була статистично нижчою, ніж при відкритих операціях. Післяопераційні ускладнення також спостерігались у значно меншій кількості, ніж при відкритих простатектоміях, як і тривалість перебування в стаціонарі. Автори дійшли висновку, що за умови належного досвіду малоінвазивні лапароскопічні та роботизованi втручання є безпечною та ефективною альтернативою відкритим простатектоміям у чоловіків із об’ємом простати >80-100 мл. Необхідні подальші дослідження для вдосконалення техніки виконання малоінвазивних простатектомій (лапароскопічної та робот-асистованої), накопичення достатньої кількості випадків цих втручань із метою напрацювання чітких рекомендацій щодо їх впровадження в урологічну практику.
У медичному центрі «Інномед — Центр ендохірургії» (м. Вінниця) з 2018 по 2022 рік виконано 45 лапароскопічних робот-асистованих черезміхурових простатектомій у хворих на ДГПЗ (усі операції виконав доц. Р. Г. Церковнюк) [8]. При цьому доступ до простати у 24 хворих проводився трансабдомінально через купол СМ, у 21 хворого — через передню стінку СМ після розсічення очеревини в ділянці серединної пупкової складки та проникнення у передміхуровий простір Retzii.
В одного (2,2%) пацієнта одразу після операції виникла кровотеча з ложа простати. Його було повторно доправлено до операційної й за допомогою резектоскопа успішно виконано коагуляцію місць кровотечі. Інших післяопераційних урологічних і неурологічних ускладнень (епідидимоорхіт, пієлонефрит, затримка та нетримання сечі після видалення катетера Фолея, інфаркт міокарда, тромбоемболія легеневої артерії, пневмонія та ін.) відмічено не було. Жодному хворому не виконували гемотрансфузію компонентами крові. Характеристика хворих, інтра- та післяопераційні показники, а також результати хірургічного лікування представлені в табл. 4.
Таблиця 4. Характеристика оперованих хворих і результати лапароскопічної робот-асистованої простатектомії на базі медичного центру «Інномед — Центр ендохірургії» (м. Вінниця)
|
1 |
Вік хворих, роки |
64,3±4,2 |
|
2 |
Індекс маси тіла, кг/м2 |
23,6±3,8 |
|
3 |
PSA сироватки крові, нг/мл |
4,8±2,7 |
|
4 |
Об’єм простати за даними ТРУЗД і МРТ, см3 |
124,4±25,6 |
|
5 |
Камені сечового міхура |
4 (8,9%) |
|
6 |
Об’єм інтраопераційної крововтрати, мл |
127,7±32,6 |
|
7 |
Тривалість операції, хв |
219±28,9 |
|
8 |
Зрошення СМ після операції, год |
10,4±4,7 |
|
9 |
Термін дренування СМ уретральним катетером, дні |
5,1±1,5 |
|
10 |
Післяопераційне перебування у стаціонарі, ліжко-дні |
5,6±1,3 |
Однопортова лапароскопічна та робот-асистована черезміхурова простатектомія
З метою зменшення формування рубців на передній черевній стінці від численних портів при лапароскопічних втручаннях, больового синдрому, ушкоджень кишечника та органів черевної порожнини при встановленні портів була впроваджена однопортова лапароскопічна методика. При цьому через один отвір на передній черевній стінці вводили спеціальний пристрій із трьома-чотирма отворами для лапароскопічних інструментів. Дана методика отримала назву LESS — laparoendoscopic single-site surgery, або «однопортова хірургія». Метод LESS був уперше використаний у загальній хірургії у 1997 році, а в урології — у 2007 році при лапароскопічних операціях на нирці [8, 15, 85-87]. У 2008 році M.M. Desai et al. виконали першу однопортову лапароскопічну черезміхурову простатектомію трьом хворим на ДГПЗ із використанням надлобкового екстраперитонеального доступу [34]. Автори назвали свою методику однопортовою лапароскопічною енуклеацією простати (STEP — single-port transvesical enucleation of the prostate). Методика STEP поєднала переваги відкритої операції (можливість пальцевої енуклеації гіперплазованих вузлів через порт у надлобковій ділянці, дренування СМ надлобковим дренажем) і лапароскопічної візуалізаційної техніки (можливість покрокового гемостазу при видаленні вузлів). Зі створенням спеціальних платформ (портів) для виконання лапароскопічної роботизованої однопортової простатектомії ця методика набула популярності у світі поряд із лапароскопічними та роботизованими багатопортовими простатектоміями. J.H. Kaouk et al. (2009) уперше почали застосовувати однопортові лапароскопічні робот-асистовані операції в урології. Однопортову лапароскопічну (LESS) та роботизовану (R-LESS) простатектомії рекомендують виконувати у хворих на ДГПЗ із великим об’ємом простати (>80 мл). Еволюція методики LESS полягала у використанні гнучкої (замість ригідної) камери EndoEye (рис. 24, 25) та однопортових пристроїв (рис. 26-28).
Рис. 24. Еволюція робот-асистованої методики LESS (R-LESS) [86]
Рис. 25. Еволюція методики LESS — використання гнучкої камери EndoEye [87]
Рис. 26. Однопортові пристрої (платформи) для виконання LESS та R-LESS [15]: a — TriPort;
б — QuadPort; в — SILSport; г — GelPOINT; ґ — GelPOINT Mini; д — OCTOPort; е — X-Cone;
є — Endocone; ж — AirSeal; з, і, й — da Vinci Single Port (SP) Surgical System
Рис. 27. Інструменти для лапароскопічної платформи SILS port [86]
Рис. 28. Однопортові пристрої (платформи) для виконання R-LESS та схематичне зображення встановлення da Vinci Single-Site platform [15]
Показання до однопортової лапароскопічної та робот-асистованої черезміхурової простатектомії такі ж, як і для відкритих, лапароскопічних і роботизованих багатопортових черезміхурових простатектомій. Протипоказаннями до виконання однопортової лапароскопічної та робот-асистованої черезміхурової простатектомії є:
- антикоагулянтна терапія;
- анестезіологічні протипоказання;
- попередня променева терапія ділянки таза;
- пухлина СМ, яка вимагає виконання трансплантації сечоводу.
M.M. Desai et al. (2008) першими виконали однопортову лапароскопічну черезміхурову простатектомію трьом хворим на ДГПЗ [34]. Для цього вони використали однопортову платформу R-Рort. Однією з переваг такого хірургічного втручання на простаті була можливість пальцевої асистенції (пальцевої енуклеації), що прискорювало термін виконання операції та зменшувало інтраопераційну крововтрату (рис. 29). M. M. Desai et al. (2009) представили результати виконання 34 однопортових лапароскопічних черезміхурових простатектомій, при цьому була використана однопортова платформа TriPort у 30 хворих, QuadPort — у чотирьох. У 19 (57%) пацієнтів доводилось здійснювати пальцеву асистенцію при енуклеації гіперплазованих вузлів простати. Конверсія у відкрите втручання мала місце у 2 (5,9%) хворих.
Рис. 29. Пальцева енуклеація (асистенція) гіперплазованих вузлів для прискорення виконання однопортової лапароскопічної простатектомії [15]
J. J. Oh, D. S. Park (2011) [72] виконали 32 однопортові лапароскопічні черезміхурові простатектомії з пальцевою енуклеацією у всіх хворих, при цьому час операції був значно коротшим (109,4 хв) порівняно з операціями без пальцевої асистенції.
R. Sotelo et al. (2009) [92] провели однопортову (за допомогою R-порта) лапароскопічну черезміхурову простатектомію 67‑річному хворому через пупковий порт із проникненням у черевну порожнину, а звідти у передміхуровий простір із розсіченням передньої стінки СМ. Час втручання склав 2 год, об’єм крововтрати — 200 мл, тривалість післяопераційного перебування у стаціонарі — 2 ліжко-дні. Утім дана методика однопортової лапароскопічної черезміхурової простатектомії не отримала поширення через складність трансабдомінального втручання (із можливим ушкодженням органів черевної порожнини та спайковим процесом у ній) і неможливість пальцевої енуклеації гіперплазованих вузлів простати у зв’язку з високим розташуванням порта.
K. Fareed et al. (2012) [46] виконали однопортову лапароскопічну робот-асистовану черезміхурову простатектомію у 9 хворих із використанням однопортової платформи GelPort. Автори відмітили 5 випадків виникнення ускладнень: кровотеча з ложа простати — два випадки, флеботромбоз, загострення пієлонефриту, інфаркт міокарда — по одному випадку.
M. A. Zeinab et al. (2022) [102] навели результати виконання 42 однопортових лапароскопічних робот-асистованих черезміхурових простатектомій, при цьому післяопераційні ускладнення низьких ступенів (І-ІІ ст.) за класифікацією Clavien — Dindo були виявлені лише у чотирьох хворих. Етапи виконання однопортової лапароскопічної черезміхурової простатектомії представлені на рис. 30. СМ зашивають наглухо або ж дренують надлобковим дренажем (за необхідності). Накладання циркулярного анастомозу між шийкою СМ та перетинчастою частиною уретри при виконанні однопортової лапароскопічної робот-асистованої черезміхурової простатектомії представлено на рис. 31.
Рис. 30. Етапи виконання однопортової лапароскопічної черезміхурової простатектомії з надлобковим дренуванням СМ [87]
Рис. 31. Етапи накладання циркулярного анастомозу між шийкою СМ та перетинчастою частиною уретри при виконанні однопортової лапароскопічної робот-асистованої черезміхурової простатектомії (Kaouk J. et al., 2022)
Результати виконання однопортових лапароскопічних і робот-асистованих черезміхурових простатектомій із приводу ДГПЗ наведені в табл. 5.
Таблиця 5. Результати виконання однопортових лапароскопічних і робот-асистованих
черезміхурових простатектомій із приводу ДГПЗ
|
Автор, рік публікації |
Кількість випадків |
Середня тривалість операції, хв |
Середня крововтрата, мл |
Середній об’єм простати за даними ТРУЗД, см3 |
Середня тривалість перебування в стаціонарі, |
Гемотрансфузія |
|
MaDesai M.M. et al. (2009) |
34 |
116 |
460 |
102,5 |
3 |
5 (15%) |
|
Kaouk J.H. et al. (2010) |
10 |
190 |
100 |
159 |
9 |
0 (0%) |
|
Oh J.J., Park D.S. (2011) |
32 |
109,4 |
177 |
73 |
3,0 |
2 (6,3%) |
|
Wang L. et al. (2012) |
9 |
160,9 |
600 |
100,8 |
3,1 |
1 (11,1%) |
|
Lee J.Y. et al. (2012) |
7 |
189,3 |
150 |
62 |
3,5 |
2 (28,5%) |
|
Fareed K. et al. (2012) |
9 |
3,9 год |
425 |
108,5 |
4,5 |
2 (22,2%) |
|
Leslie S. et al. (2014) |
25 |
214 |
143 |
149,6 |
4 |
0 (0%) |
|
Zeinab M.A. et al. (2022) |
42 |
185 |
150 |
170 |
65% хворих виписані через 3-5 год після операції |
0 (0%) |
|
Zeinab M.A. et al. (2022) |
91 |
159 |
100 |
156 |
5 |
0 (0%) |
Однопортові лапароскопічні та робот-асистовані черезміхурові простатектомії мають низку доведених переваг:
- пневмовезікум (інсуфляція СМ) забезпечує широке операційне поле;
- доступ дає можливість провести обстеження (візуалізацію) СМ, простати та простатичної уретри з покроковим гемостазом;
- низький ризик ушкодження кишечника та виникнення кишкової непрохідності;
- легке видалення гіперплазованих часток простати через порт, можлива пальцева енуклеація (асистенція) гіперплазованих вузлів;
- виключається залишення гіперплазованих часток простати у черевній порожнині;
- можливість видалення каменя (каменів) та дивертикула СМ.
До недоліків однопортових лапароскопічних і робот-асистованих черезміхурових простатектомій відносять: тривала крива навчання; складність енуклеації вузлів, що вимагає інколи використання пальцевої асистенції; неможливість виконання симультанної передочеревинної пахвинної герніопластики.
M.A. Zeinab et al. (2022) [102] порівняли результати однопортової лапароскопічної робот-асистованої черезміхурової простатектомії (n=42 із відкритою черезміхуровою простатектомією (n=43). Автори відмітили статистично менші об’єм крововтрати після виконання однопортової лапароскопічної робот-асистованої черезміхурової простатектомії, період зрошення (іригації) СМ, необхідність введення наркотичних знеболювальних препаратів, тривалість дренування СМ уретральним катетером Фолея після операції. Висновок дослідників: однопортова лапароскопічна робот-асистована черезміхурова простатектомія є альтернативним та ефективним методом лікування ДГПЗ із меншою морбідністю (наявністю післяопераційних симптомів та ускладнень) порівняно з відкритою черезміхуровою простатектомією.
M.I. Khalil et al. (2022) [41] порівняли результати однопортової лапароскопічної робот-асистованої черезміхурової простатектомії (n=28) із багатопортовою робот-асистованою черезміхуровою простатектомією (n=75). Автори відмітили, що однопортова лапароскопічна робот-асистована черезміхурова простатектомія має післяопераційні результати, зіставні з багатопортовою робот-асистованою простатектомією.
Міжнародна консультація з мініінвазивної хірургії в урології (Стокгольм, 2014) видала у 2015 році рекомендації з LESS та R-LESS простатектомій [68]. У них зазначено, що ці втручання покращують показники за шкалою IPSS та Qmax і є альтернативними методами хірургічного лікування хворих на ДГПЗ із великим об’ємом простати (рівень доказовості — 3). Необхідні подальші дослідження для визначення цінності LESS і R-LESS простатектомій порівняно з іншими методиками хірургічного лікування цієї патології.
Таким чином, аналіз літератури та власних даних показав, що малоінвазивні простатектомії (лапароскопічна, робот-асистована, однопортова) мають багато переваг над відкритими простатектоміями (черезміхуровою та залобковою). Малоінвазивні простатектомії є перспективним напрямом сучасної урологічної хірургії, зокрема при лікуванні хворих на ДГПЗ із простатою великого об’єму.
Література
- Горовий В.І., Шапринський В.О., Морару-Бурлеску Р.П. та ін. Лапароскопічна залобкова простатектомія в хірургічному лікуванні доброякісної гіперплазії простати (огляд літератури) // Вісник Вінницького національного медичного університету. – 2022. – № 26 (1). – С. 153-159.
- Залобкова простатектомія в хірургічному лікуванні доброякісної гіперплазії простати посібник / За ред. Горового В.І., Шапринського В.О., Барало І. В., Капшука. – Вінниця: ТОВ «ТВОРИ», 2021. – 336 с.
- Качмазов А.А., Кишишев Н.Г., Гурбанов Ш. . и др. Технические аспекты выполнения экстраперитонеоскопической аденомэктомии у больнх с доброкачественной гиперплазией предстательной железы больших размеров // Экспериментальная и клиническая урология. – 2016. – № 3. – С. 90-94.
- Котов С.В., Мамаев И.Э., Юсуфов А.Г. и др. Лапароскопический доступ при позадилонной аденомэктомии в сравнении с традиционным — малый опыт на фоне большого // Экспериментальная и клиническая урология. – 2018. – № 1. – С. 92-95.
- Морару-Бурлеску Р.П., Шапринський В.О., Горовий В.І., Капшук О. М., Балацький О.Р., Довгань І.І., Тагеєв В.Р. Перший досвід виконання лапароскопічної екстраперитонеальної залобкової (транскапсулярної) простатектомії у хворих на доброякісну гіперплазію простати // Шпитальна хірургія. Журнал імені Л. Я. Ковальчука. – 2023. – № 1. – С. 25-27.
- Морару-Бурлеску Р.П., Горовий В.І., Шапринський В.О., Капшук О.М., Довгань І.І.,Тагеєв В.Р. Лапароскопічна простатектомія в хірургічному лікуванні доброякісної гіперплазії передміхурової залози // Здоров’я чоловіка. – 2023. – № 2 (85). – С. 45-50.
- Морару-Бурлеску Р.П., Горовий В.І., Шапринський В.О., Капшук О. М., Довгань І.І., Балацький О.Р., Меташоп О.С., Тагеєв В.Р. Порівняння безпосередніх (стаціонарних) і віддалених результатів відкритої та лапароскопічної залобкової простатектомій в хірургічному лікуванні доброякісної гіперплазії простати // Вісник Вінницького національного медичного університету. – 2024. – Т. 28. – № 1. – С. 58-63.
- Хірургічне лікування доброякісної гіперплазії простати великих розмірів: черезміхурова простатектомія (відкрита, лапароскопічна, робот-асистована) / За ред. В.І. Горового та співавт. – Вінниця: ТОВ «ТВОРИ», 2023. – 380 с.
- Шамраєв С.М. Новий спосіб формування везикоуретрального анастомозу після позалонної простатектомії передміхурової залози // Урологія. – 1999. – № 1. – С. 52-54.
- Andraca A.Z., Lombardo R., Valencia A. C. et al. Laparoscopic simple prostatectomy: a large single-center prospective cohort study // Minerva Urologica e Nefrologica. – 2021. – Vol. 73. – P. 107-113.
- Asimakopoulos A.D., Mugnier C., Hoepffner J-L. et al. Surgery illustrated-surgical atlas laparoscopic treatment of benign prostatic hyperplasia (BPH): overview of the current techniques // BJU International. – 2011. – Vol. 107. – P. 1768-1782.
- Atlas of robotic prostatectomy // John H. et al. – Springer, 2012. – 80 p.
- Atlas of laparoscopic and robotic urologic surgery // Bishoff L.T., Kavaoussi L.R. – 3rd ed. – Elsevier, 2017. – 380 p.
- Atlas of robotic urologic surgery // Li-Ming Su et al. – Springer, 2017. – 484 p.
- Atlas of laparoscopic and robotic single site surgery // Kaouk J. H. et al. – Humana Press, 2017. – 316 p.
- Autorino R., Zargar H., Mariano M. B. et al. Perioperative outcomes of robotic and laparoscopic simple prostatectomy: a European-American multiinstitutional analysis // Eur. Urol. – 2015. – Vol. 68. – P. 86-94.
- Banapour P., Patel N., Kane C. J. et al. Robotic-assisted simple prostatectomy: a review and report of a single institution case series // Prostate Cancer and Prostatic Disease. – 2014. – Vol. 17. – P. 1-5.
- Biktimirov R.G., Martov A.G., Kaputovskij A.A., Biktimirov T.R. Minimal invasive simple prostatectomy for treatment benign prostate hyperplasia with volume over 80 MI: the smart option for simultaneous surgery // Urol. and Nephrology Open Access Journal. – 2017. – Vol. 5. – P. 1-3.
- Bove A.M., Brassetti A., Ochoa M. et. al. Robotic-assisted simple prostatectomy: long-term, trifecta- and pentafecta-based analysis of functional outcomes // Therapeutic advances in Urology. – 2023. – Vol. 15 – P. 1-9.
- Cacciamani G., Medina L., Ashrati A. et al. Transvesical robot-assisted simple prostatectomy with 360o circumferencial reconstruction: step-by-step technique // BJU International. – 2018. – Vol. 122. – P. 344-348.
- Campbell-Walsh Urology / Wein A. J. et al. – 11th ed. – Philadelphia: Elsevier, 2016. – 4904 p.
- Castillo O.A., Bolufer E., Lopez-Fontana G. et al. Prostatectomy simple (adenomectomia) por via Laparoscopica: experiencia en 59 pacietes consecutivos // Actas Urological Espanolas. – 2011. – Vol. 35. – P. 434-437.
- Castillo O., Vidal-Mora I., Rodriguez-Carlin A. et al. Modified urethrovesical anastomosis during robot-assisted simple prostatectomy: technique and results // Prostate International. – 2016. – Vol. 4. – P. 61-64.
- Chillon F.R.F., Mora C.N., Mediero J.M.G. et al. Laparoscopic extraperitoneal adenomectomy: surgical technique and preliminary results // Actas Urologicas Espanolas. – 2010. – Vol. 34. – P. 806-810.
- Clavien P.A., Barkun J., de Olivera M.L. et al. The Clavien-Dindo classification of surgical complications: five-year experience // Annals of Surgery. – 2009. – Vol. 250 (2). – P. 187-196.
- Clavijo R., Carmona O., Andrade R. et al. Robot-assisted intravesical simple prostatectomy: novel technique // Journal of Endourology. – 2013. – Vol. 27. – P. 328-322.
- Coelho R.F., Chauhan S., Sivaraman A. et al. Modified technique of robotic-assisted simple prostatectomy: advantages of a vesico-urethral anastomosis // BJU International. – 2011. – Vol. 109. – P. 426-433.
- Cho J.M., Moon K.T., Yoo T.K. Robotic simple prostatectomy: why and how // Int. Neurourol. J. – 2020. – Vol. 24. – P. 12-20.
- Clavien P.A., Barkun J., de Olivera M.L. et al. The Clavien-Dindo classification of surgical complications: five-year experience // Annals of Surgery. – 2009. – Vol. 250 (2). – P. 187-196.
- Choi B.B., Steckel J., Denoto G. et al. Preperitoneal prosthetic mesh hernioplasty during radical retropubic prostatectomy // J. Urol. – 1999. – Vol. 161. – P. 840-843.
- Cockrell R., Bonzo J., Lee D. Robot-assisted simple prostatectomy // Journal of Endourology. – 2018. – Vol. 32. – P. 33-38.
- Comez Y.I. Laparoscopic simple prostatectomy // IntechOpen, 2019. – Ch. 5. – P. 69-79.
- Dehman J., Khan S. A., Sukkarieh T. et al. Extraperitoneal laparoscopic prostatectomy (adenomectomy) for obstructing benign prostatic hyperplasia: transvesical and transcapular (Millin) techniques // Journal of Endourology. – 2005. – Vol. 19. – P. 491-495.
- Desai M.M., Aron M., Canes D. et al. Single-port transvesical simple prostatectomy: initial clinical report // Urology. – 2008. – Vol. 72. – P. 960-965.
- Dindo D., Demartines N., Clavien P. A. Classification of surgical complications a new proposal with evaluation in cohort of 6336 patients and results of a survey // Annals of Surgery. – 2004. – Vol. 240. – P. 205-213.
- Dotzauer R., LaTorre A., Thomas A. et al. Robot-assisted simple prostatectomy versus open simple prostatectomy: a single-center comparsion // World Journal of Urology. – 2020. (електронний ресурс).
- Elsamra S., Gupta N., Ahmed H. et al. Robotic assisted laparoscopic simple suprapubic prostatectomy — the Smith Institute for urology experience with an evolving technique // Asian Journal of Urology. – 2014. – Vol. 1. – P. 55-59.
- EAU Guidelines on management of non-neurogenic male lower urinary tract symptoms (LUTS), incl. benign prostatic obstruction (BPO) / Cornu J. N. et al. – EAU, 2024. – 124 p.
- John H., Wagner Ch., Padevit Ch., Witt J. H. From open simple to robotic-assisted simple prostatectomy (RASP) for large benign prostate hyperplasia: the time has come // World Journal of Urology. – 2021. – Vol.39. – P. 2329-2336.
- Kaouk J., Sawczyn G., Wilson C. et al. Single-рort percutaneous transvesical simple prostatectomy using the SP Robotic System: initial clinical experience // Urology. – 2020. – Vol. 141. – P. 173-177.
- Khalil M.I., Chase A., Joseoh J.V., Ghazi A. Standard multiport vs single-port robot-assisted simple prostatectomy: a single-center initial experience // Journal of Endourology. – 2022. – Vol. 36. – P. 87-93.
- Kim B.H., Byun H.J. Robotic-assisted simple prostatectomy versus holmium laser enucleation of the prostate for large benign prostatic hyperplasia: A single-center preliminary study in Korea // Prostate International. – 2022. – Vol. 10. – P. 123-128.
- Kirac M., Ergin G., Kibar Y. et. al. Robotic simple prostatectomy is a safe and effective technique for benign prostatic hyperplasia: Our single center initial short-term follow-up results for 42 patients // Turk. J. Urol. – 2021. – Vol. 47. – P. 313-318.
- Kordan Y., Canda A.E., Koseoglu E. et al. Robotic-assisted simple prostatectomy: a systematic review // Journal of Сlinical medicine. – 2020. – Vol. 9. (електронний ресурс).
- Falavolti C., Petitti T., Buscarini M. Robot-assisted simple prostatectomy with temporary internal iliac arteries clamping: our preliminary results // Mini-invasive Surg. – 2017. – Vol. 1. – P. 35-40.
- Fareed K., Zaytoun O.M., Autorino R. et al. Robotic single port suprapubic transvesical enucleation of the prostate (R-STEP): initial experience // BJU Int. – 2012. – Vol. 110. – P. 732-737.
- Fiori C., Piramide F., Amparore D. at al. Robotic-assisted urethral sparing simple prostatectomy: the way to solve LUTS due to large prostate and maintain ejaculation // Urology Video Journal. – 2022. – Vol. 14. – P. 1-4.
- Freitas D.M., Ahmadi N., Choopra S., Aron M. Robot-assisted simple prostatectomy // Robotics in Genitourinary Surgery. – Srpinger Int. Publ., 2018. – Ch. 32. – P. 451-462.
- Garson O.D.M., Azhar R.A., Brunacci L. et al. One-year outcome comparsion of laparoscopic, robotic and robotic intrafascial simple prostatectomy for benign prostatic hyperplasia // Journal of Endourology. — 2015. – Vol. 20. – P. 1-7.
- Quan C., Chang W., Chen J. et al. Laparoscopic Madigan prostatectomy // Journal of Endourology. – 2011. – Vol. 25. – P. 1879-1882.
- Garcia-Segui A., Verges A., Galan-Liopis J.A. et al. “Knothless” laparoscopic extraperitoneal adenomectomy // Actas Urologicas Espanolas. – 2015. – Vol. 39. – P. 128-136.
- Garson O.D.M., Azhar R.A., Brunacci L. et al. One-year outcome comparsion of laparoscopic, robotic and robotic intrafascial simple prostatectomy for benign prostatic hyperplasia // Journal of Endourology. – 2015. – Vol. 20. – P. 1-7.
- Gunseren K.O., Kordan Y., Vuruskan H. Laparoscopik basit prostatectomy // Uroonkoloji Bulteni. – 2014. – Vol. 13. – P. 215-222.
- Hinmann’s atlas of urological surgery / Smith J.A. et al. – 4rd. ed. – Elsevier Saunders, 2018. – 982 p.
- Hoy N.Y., Zyl S. V., Martin B.A. Initial Canadian experience with robotic simple prostatectomy: case serias and literature review // Canadian Urological Association. – 2015. – Vol. 9. – Р. 626-630.
- Laparoscopic and Robot-Assisted Surgery in Urology: Atlas of Standard Procedures // Stolzenburg J.-U. et al. – Springer, 2011. – 386 р.
- Laparoscopic and Robot-Assisted Surgery in Urology // Zhang Xu et al. – Springer, 2008. – 310 p.
- Lee J.U., Han J.H., Moon H.S. et al. Single-port transvesical enucleation of the prostate for benign prostatic hyperplasia with severe intravesical prostatic protrusion// World J. Urol. – 2012. – Vol. 31 – P. 511-517.
- Leslie S., Abreu A.L., Chorra S. et al. Transvesical robotic simple prostatectomy: initial clinical experience // Eur. Urol. – 2014. – Vol. 66. – P. 321-329.
- Lucca I., Shariat S.F., Klatte T. Outcomes of minimally invasive simple prostatectomy for benign prostatic hyperplasia: a systematic review and meta-analysis // World Journal of Urology. – 2015. – Vol. 33. – P. 563-570.
- Manicham R., Nachimuthu S., Kallapan S., Pai M.G. Laparoscopic adenomectomy in BPH – does it have a role today? // Asian Journal of Urology. – 2018. – Vol. 5. – P. 37-41.
- Manual of laparoscopic urology / Rosenblatt A. et al. – Springer, 2008. – 226 p.
- Manfredi M., Fiori C., Peretti D. et al. Laparoscopic simple prostatectomy: complications and functional results after five years of follow-up // Minerva Urologica e Nefrologica. – 2020. – Vol. 72. – P. 498–504.
- Mariano M.B., Graziottin T. M., Tefilli M.V. Laparoscopic prostatectomy with vascular control for benign prostatic hyperplasia // J. Urol. – 2002. – Vol. 167. – P. 2528-2529.
- Mariano M.B., Tetilli M.V., Graziottin T.M. et al. Laparoscopic prostatectomy for benign prostatic hyperplasia – a six-year experience // Eur. Urol. – 2006. – Vol. 49. – P. 127-131.
- Matei D.V., Brescia A., Mazzоleni F. et al. Robot-assisted simple prostatectomy (RASP): does it make sense? // BJU International. – 2012. – Vol. 10. – P. 972-979.
- McCullough T.C., Heldwein F.L., Soon S. J. et al. Laparoscopic versus open simple prostatectomy: an evaluation of morbidity // Journal of Endourology. – 2009. – Vol. 23. – P. 129-134.
- Minimal invasive surgery in urology // Artibani W. et al. – ICUD – EAU, 2015. – 412 p.
- Minimal invasive urology. An essential clinical guide to endourology, laparoscopy, LESS and robotics //Best Sara L., Nakada Stephen Y. et al. – 3rd ed. – Springer, 2020. – 280 p.
- Moschovas M.C., Timoteo F., Lins L. et al. Robotic surgery techniques to approach benign prostatic hyperplasia disease: A comprehensive literature review and the state of art // Asian Journal of Urology. – 2021. – Vol. 8. – P. 81-88.
- Nething J.B., Ricchinti D.J., Irvine R., Drevna D. Robotic simple prostatectomy: a consideration for large prostate adenomas // Archivio Italiano di Urologia e Andrologia. – 2014. – Vol. 86. – P. 241-244.
- Oktay B., Koc G., Vuruskan H. et al. Laparoscopic extraperitoneal simple prostatectomy for benign prostate hyperplasia // Urology Journal. – 2011. – Vol. 8 (2). – P. 107-112.
- Oh J.J., Park D.S. Novel surgical technique for obstructive benign prostatic hyperplasia: Finger-Assisted, single-port transvesical enucleation of the prostate // J. Endourol. – 2011. – Vol. 25. – P. 459-464.
- Pal R.P., Koupparis A. J. Expanding the indications of robotic surgery in urology: a systematic review of the literature. – Arab Journal of Urology. – 2018. – Vol. 16. – P. 270-284.
- Patel V.R., Abdul-Muhsin H.M., Schatlots O. et al. Critical review of “pentafecta” outcomes after robot-assisted laparoscopic prostatectomy in high-volume centres // BJU International. – 2011. – Vol. 108. – P. 1007-1017.
- Patel M.N., Hemal A.K. Robot-assisted laparoscopic simple anatomic prostatectomy // Urol. Clin. N. Am. – 2014. – Vol. 41. – P. 485-492.
- Patel M., Hemal A., Winston-Salem. Robot-assisted simple prostatectomy using the Millin’s, Frayer’s, posterior, and complete anatomic techniques // The Journal of Urology. – 2016. – Vol.195. – P. 945.
- Pavan N., Zargar H., Sanchez-Salas R. et al. Robot-assisted versus standard laparoscopy for simple prostatectomy: multicenter comparative outcomes // Urology. – 2016. – Vol. 91. – P. 104-110.
- Pokorny M., Novara G., Geut N. et al. Robot-assisted simple prostatectomy for treatment of lower urinary tract symptoms secondary to benign prostatic enlargement: surgical technique and outcomes in a high-volume robotic centre // European Urology. – 2015. – Vol. 68. – P. 451-457.
- Porpiglia F., Terrone C., Renard J. et al. Transcapsular adenomectomy (Millin): a comparative study, extraperitoneal laparoscopy versus open surgery // Eur. Urol. Supplements. – 2006. – Vol. 49. – P. 120-126.
- Porpiglia F., Vople A., Billia M. et al. Laparoscopic transcapular simple prostatectomy (Millin): our experience after 50 cases // Eur. Urol. Suppl. – 2008. – Vol. 7. – P. 526.
- Retroperitoneal robotic and laparoscopic surgery // Joseph Jean V., Patel Hitendra R. H. – Springer, 2011. – 176 p.
- Rehman J., Khan S.A., Sukkarieh T. et al. Extraperitoneal laparoscopic prostatectomy (adenomectomy) for obstructing benign prostatic hyperplasia: transvesical and transcapsular (Millin) techniques// Journal of Endourology. – 2005. – Vol. 19. – P. 491-496.
- Robotic urology //John H., Wiklund P. et al. – Springer, 2018. – 560 p.
- Sawczyn G., Aminsharifi A., Garisto J. et al. Single-port transvesical robotic simple prostatectomy using the novel SP surgical system: Technical aspects // Urology Video Journal. – 2020. – Vol. 5. – P. 1-2.
- Scar-less surgery. NOTES, transumbilical, and others / Rane A. et al. – Springer, 2013. – 358 p.
- Single – access laparoscopic surgery. Current aplications and controversies / Pignata G. et al. – Springer, 2013. – 192 p.
- Scarella S., Castellani D., Gauhar V. et. al. Robotic-assisted versus open simple prostatectomy: Results from a systematic review and meta-analysis of comparative studies // Investig. Clin. Urol. – 2021. – Vol. 62. – P. 631-640.
- Sosnowski R., Borkowski T., Chlosta P. et al. Endoscopic simple prostatectomy // Central European Journal of Urology. – 2014. – Vol. 67. – P. 377-384.
- Sotelo R., Spaliviero M., Garcia-Segui A. et al. Laparoscopic retropubic simple prostatectomy // J. Urol. – 2005. – Vol. 173. – P. 757-760.
- Sotеlo R., Clavijo R., Carmana O. et al. Robotic simple prostatectomy // J. Urol. – 2008. – Vol. 179. – P. 513-515.
- Sotelo R., Astigueta J., Desai M. et al. Laparoendoscopic single-site surgery simple prostatectomy: initial report // Urol. – 2009. – Vol. 74. – P. 626-630.
- Stojewski M., Gotab A., Gateski M., Sikorski A. Adenomektomia laparoskopowa w leczeniu tagodnego rozrostu stercza // Urologia Polska. – 2008. – Vol. 61. – P. 48-54.
- Stolzenburg J.-U., Kallidonis P., Kyriazis I. et al. Robot-assisted simple prostatectomy by an extraperitoneal approach // Journal of Urology. – 2018. – Vol. 32. – P. 39-43.
- Suceken F. Y. Comparis of open and laparoscopic simple prostatectomy outcomes: experience of a single surgeon // Grand J. Urol. – 2022. – Vol. 2. – P. 93-99.
- Sutherland D., Perez D.S., Weeks D. Ch. Robot-assisted simple prostatectomy for severe benign prostatic hyperplasia // Journal of Endourology. – 2011. – Vol. 25. – P. 641-644.
- Tobias-Machado M., Rodriques A.F.S., Pazeto C.L. Outpatient Robotic-Assisted Simple Prostatectomy (O-RASP): A New Era for Large BPH Surgery // Advances in Laparoscopy. – 2021. – Vol. 4. – P. 102-105.
- Urologic robotic surgery in clinical practice // Dasgupta P. et al. – Springer, 2008. – 256 p.
- Wand He-bin, Chen Dong, Li Long. Modified Madigan prostatectomy for prostatic hyperplasia in 22 patients// Journal of Bengbu Medical College. – 2007. – Vol. 32. – P. 574-576.
- Wang L., Liu B., Yang Q. et al. Preperitoneal single-port transvesical enucleation of the prostate (STEP) for large-volume BPH: one-year follow-up of Qmax, IPSS, and QoL // Urology. – 2012. – Vol. 80. – P. 323-328.Zeder R., Heidler S., Alber T., Dalpiaz O.
- Laparoscopic simple prostatectomy: a single center experience with a long-term follow up // Urology Journal. –2023. – Vol. 20. – P. 144-147.
- Zeinab M.A., Kaviani A., Beksac A. T. et al. Single port transvesical simple prostatectomy: A minimally invasive technique in BPH management // Urology Video Journal. – 2022. – Vol. 14. – P. 1-2.
- Zeinab M.A., Kaviani A., Ferguson E. et al. Single-port transvesical versus open simple prostatectomy: a perioperative comparative study // Prostate Cancer and Prostatic Disease. – 2022. – Vol. 10. – P. 25-30.
- Zeinab M.A., Beksac A.T., Corse T. et al. The multi-institutional experience in single-port robotic transvesical simple prostatectomy for benign Prostatic hyperplasia management // The Journal of Urology. – 2022. – Vol. 208. – P. 369-378.
- Yun H.K., Kwon J.B., Cho S.R., Kim J.S. Early experience with laparoscopic retropubic simple prostatectomy in patients with voluminous benign prostatic hyperplasia (BPH) // Korean Journal of Urology. – 2010. – Vol. 51. – P. 323-329.
- Van Velthoven R., Peltier A., Laguna M.P., Piechaud T. Laparoscopic extraperitoneal adenomectomy (Millin): Pilot study on feasibility // Eur. Urol. – 2004. – Vol. 2004. – P. 103-109.
- Vale L., Fossion L. Endoscopic transvesical adenomectomy of the prostate, a new minimally invasive approach for large benign prostatic hyperplasia. What has our experience taught us? // Central European Journal of Urology. – 2020. – Vol. 73. – P. 482-489.
- Xing N., Guo Y., Yang F. et al. Laparoscopic simple prostatectomy with prostatic urethra preservation for benign prostatic hyperplasia // Transl. Androl. Urol. – 2012. – Vol. 1. – P. 9-13
- Zapata-Gonzalez J.A., Robles-Torres J.I., Pallares-Mendez R. et al. Madigan technique robot-assisted simple prostatectomy: an option for ejaculatory preservation // Rev. Mex. Urol. – 2021. – Vol. 81. – P. 1-9.
Тематичний номер «Урологія. Нефрологія. Андрологія» № 2 (33), 2024 р.





![Рис. 7. Професор M.M. Desai (Університет Південної Кароліни, США) та рисунок із його статті про однопортову лапароскопічну черезміхурову простатектомію [34]](/multimedia/userfiles/images/2024/Uro_2_2024/Urol_2_2024_st_18-27_pic7.jpg)
![Рис. 9. Хірургічні доступи при лапароскопічних і робот-асистованих простатектоміях у хворих на ДГПЗ [8]: а — лапароскопічна екстраперитонеальна залобкова (транскапсулярна) простатектомія; б — лапароскопічна екстраперитонеальна черезміхурова простатектомія; в — лапароскопічна трансперитонеальна черезміхурова та залобкова простатектомії; г — лапароскопічна трансперитонеальна черезміхурова простатектомія через купол (верхню стінку) сечового міхура](/multimedia/userfiles/images/2024/Uro_2_2024/Urol_2_2024_st_18-27_pic9.jpg)
![Рис. 10. Схематичне зображення видів хірургічних розрізів при виконанні лапароскопічної та робот-асистованої простатектомії з приводу ДГПЗ [54]: 1 — поздовжній міхурово-капсулярний; 2 — поперечний розріз шийки сечового міхура (міхурово-простатичного з’єднання); 3 — поперечний капсулярний (за T. Millin)](/multimedia/userfiles/images/2024/Uro_2_2024/Urol_2_2024_st_18-27_pic10.jpg)
![Рис. 11. Види хірургічних розрізів при виконанні лапароскопічної та робот-асистованої простатектомії з приводу ДГПЗ [8]: а — поперечний капсулярний (за T. Millin); б — поперечний розріз шийки сечового міхура (міхурово-простатичного з’єднання); в — поздовжній міхурово-капсулярний; г — поздовжній розріз верхньої стінки (купола) сечового міхура](/multimedia/userfiles/images/2024/Uro_2_2024/Urol_2_2024_st_18-27_pic11.jpg)
![Рис. 13. Розміщення троакарів (у вигляді букви W) при виконанні лапароскопічної трансперитонеальної простатектомії (а); розташування хірургічної бригади при виконанні лапароскопічної простатектомії (б) [54, 68]](/multimedia/userfiles/images/2024/Uro_2_2024/Urol_2_2024_st_18-27_pic13.jpg)
![Рис. 14. Хірургічний доступ до передньої стінки СМ та капсули простати при виконанні лапароскопічної екстраперитонеальної простатектомії (а, б) [8]](/multimedia/userfiles/images/2024/Uro_2_2024/Urol_2_2024_st_18-27_pic14.jpg)
![Рис. 15. Інсуфляція повітря у передміхуровий і залобковий простори (а) та розміщення троакарів (б) при виконанні лапароскопічної екстраперитонеальної простатектомії [8]](/multimedia/userfiles/images/2024/Uro_2_2024/Urol_2_2024_st_18-27_pic15.jpg)
![Рис. 16. Етапи лапароскопічної простатектомії у хворих на ДГПЗ за R. Sotelo [54]](/multimedia/userfiles/images/2024/Uro_2_2024/Urol_2_2024_st_18-27_pic16.jpg)
![Рис. 18. Лапароскопічна екстраперитонеальна транскапсулярна простатектомія (схематичне зображення) зі збереженням уретри за C. Quan et al. (2011) [50]](/multimedia/userfiles/images/2024/Uro_2_2024/Urol_2_2024_st_18-27_pic18.jpg)
![Рис. 19. Положення хворого (а) та операційної бригади (б) при виконанні лапароскопічної робот-асистованої простатектомії [14, 54]](/multimedia/userfiles/images/2024/Uro_2_2024/Urol_2_2024_st_18-27_pic19.jpg)
![Рис. 20. Розташування троакарів (а, б) при виконанні лапароскопічної робот-асистованої простатектомії [54]](/multimedia/userfiles/images/2024/Uro_2_2024/Urol_2_2024_st_18-27_pic20.jpg)
![Рис. 21. Техніка виконання лапароскопічної робот-асистованої простатектомії через верхню стінку (купол) сечового міхура [11]](/multimedia/userfiles/images/2024/Uro_2_2024/Urol_2_2024_st_18-27_pic21.jpg)
![Рис. 22. Накладання циркулярного (360‑градусного) анастомозу між шийкою сечового міхура та перетинчастим відділом уретри при виконанні лапароскопічної робот-асистованої простатектомії через верхню стінку (купол) сечового міхура за G. Cacciamani et al. (2018) [20]](/multimedia/userfiles/images/2024/Uro_2_2024/Urol_2_2024_st_18-27_pic22.jpg)
![Рис. 23. Спосіб формування циркулярного (360‑градусного) міхурово-уретрального анастомозу при виконанні відкритої залобкової (транскапсулярної) простатектомії за допомогою спеціального апарата [9]](/multimedia/userfiles/images/2024/Uro_2_2024/Urol_2_2024_st_18-27_pic23.jpg)
![Рис. 24. Еволюція робот-асистованої методики LESS (R-LESS) [86]](/multimedia/userfiles/images/2024/Uro_2_2024/Urol_2_2024_st_18-27_pic24.jpg)
![Рис. 25. Еволюція методики LESS — використання гнучкої камери EndoEye [87]](/multimedia/userfiles/images/2024/Uro_2_2024/Urol_2_2024_st_18-27_pic25.jpg)
![Рис. 26. Однопортові пристрої (платформи) для виконання LESS та R-LESS [15]: a — TriPort; б — QuadPort; в — SILSport; г — GelPOINT; ґ — GelPOINT Mini; д — OCTOPort; е — X-Cone; є — Endocone; ж — AirSeal; з, і, й — da Vinci Single Port (SP) Surgical System](/multimedia/userfiles/images/2024/Uro_2_2024/Urol_2_2024_st_18-27_pic26.jpg)
![Рис. 27. Інструменти для лапароскопічної платформи SILS port [86]](/multimedia/userfiles/images/2024/Uro_2_2024/Urol_2_2024_st_18-27_pic27.jpg)
![Рис. 28. Однопортові пристрої (платформи) для виконання R-LESS та схематичне зображення встановлення da Vinci Single-Site platform [15]](/multimedia/userfiles/images/2024/Uro_2_2024/Urol_2_2024_st_18-27_pic28.jpg)
![Рис. 29. Пальцева енуклеація (асистенція) гіперплазованих вузлів для прискорення виконання однопортової лапароскопічної простатектомії [15]](/multimedia/userfiles/images/2024/Uro_2_2024/Urol_2_2024_st_18-27_pic29.jpg)
![Рис. 30. Етапи виконання однопортової лапароскопічної черезміхурової простатектомії з надлобковим дренуванням СМ [87]](/multimedia/userfiles/images/2024/Uro_2_2024/Urol_2_2024_st_18-27_pic30.jpg)