27 січня, 2025
Розвіювання скепсису щодо субклінічного гіпотиреозу: чи є доцільним лікування пацієнтів із рівнями тиреотропного гормону >4,5 і <10 мМО/л
Субклінічний гіпотиреоз (СГТ) зазвичай характеризується підвищеним рівнем тиреотропного гормону (ТТГ) у сироватці крові за відсутності будь-яких симптомів гіпотиреозу і референтного значення циркулюючого вільного Т4 (вT4). Механізм зворотного зв’язку між рівнями ТТГ і вT4 є складним. Незначне зниження рівня вT4 може призвести до суттєвого підвищення рівня ТТГ [1]. Таким чином, підвищений рівень ТТГ з одночасно нормальним рівнем вT4 може стати підставою для встановлення біохімічного діагнозу СГТ [1]. Прогресуюче зниження рівня вT4 нижче контрольного значення може зрештою призвести до явного гіпотиреозу. Тому СТГ більшість визначає як частину спектра первинного гіпотиреозу з поступовим прогресуванням до явного захворювання. Деякі автори залежно від рівня ТТГ виділяють СГТ 1 (<10 мМО/л) і 2 ступеня (≥10 мМО/л) [1]. У майже 75% пацієнтів із СГТ рівень ТТГ становить <10 мМО/л.
Найчастішими етіологічними чинниками СГТ є аутоімунний тиреоїдит, попередньо перенесене опромінення, субтотальна тиреоїдектомія, тиреоїдит, інфільтративні захворювання щитоподібної залози (ЩЗ) та застосування лікарських препаратів (літій, аміодарон та інтерферон) [5]. На відміну від гіпотиреозу, спричиненого дефіцитом йоду, захворюваність на СГТ вища в регіонах із достатнім споживанням йоду [6].
Загальний консенсус полягає в лікуванні всіх осіб з явним гіпотиреозом, а також із СГТ із рівнем ТТГ >10 мМО/л. Подібним чином існує консенсус щодо лікування будь-якого ступеня СГТ у вагітних або в жінок, які планують вагітність, щоб уникнути ускладнень, пов’язаних із вагітністю, або когнітивних порушень у нащадків. Однак при лікуванні осіб із рівнем ТТГ <10 мМО/л лише на підставі результатів лабораторних досліджень і супутніх неспецифічних симптомів, пов’язаних із СГТ, постають запитання щодо довгострокових переваг застосування тироксину, будь-яких пов’язаних із цим ризиків і планів подальшого спостереження.
Причини варіабельності рівня ТТГ окрім СГТ
Перш ніж діагностувати СГТ у пацієнтів з ізольованим підвищенням рівня ТТГ, необхідно ретельно переглянути й інші чинники, що можуть спричинити його підвищення. У низці випадків ізольоване підвищення рівня ТТГ є тимчасовим, і результати повторного дослідження через 2-3 міс виявляться нормальними. Фізіологічними причинами підвищення рівня ТТГ можуть бути добові коливання, вік, етнічна приналежність та генетичний поліморфізм (Панель) [7-10].
Панель
Причини ізольованого підвищення рівня ТТГ
Фізіологічні
- Одужання після нетиреоїдних захворювань
- Добові коливання
- Похилий вік
- Ожиріння
- Одужання після тиреоїдиту (підгострий, післяпологовий)
Патологічні
- Аутоімунний тиреоїдит
- Часткова тиреоїдектомія
- Неоптимальне лікування гіпотиреозу
- Абляція радіоактивним йодом / зовнішнє опромінення голови та шиї
- Лікарські препарати (аміодарон, літій, інтерферон-альфа, йодовмісний контраст)
Інші причини
- Вплив на результати аналізу
- Резистентність до гормонів ЩЗ
- Центральний гіпотиреоз
- Порушення функції нирок
Рівні ТТГ також вищі під час одужання після нетиреоїдних захворювань, у результаті варіабельності досліджень, впливу гетерофільних антитіл на результати аналізу, резистентності до гормонів ЩЗ, деяких випадків центрального гіпотиреозу, прийому біотину (див. Панель) [2]. Ці відмінності та варіації треба враховувати і виключити перед встановленням діагнозу СГТ. Варто зазначити, що в тієї самої особи рівень ТТГ незначно відхиляється від певного заданого значення в порівнянні із загальним популяційним референтним діапазоном [11]. Таким чином, визначений рівень ТТГ може бути підвищеним для конкретної особи, але перебувати в межах нормального контрольного діапазону, що застосовується до загальної популяції [11].
Обґрунтування верхніх референтних значень рівня ТТГ
Точаться суперечки щодо верхнього референтного значення сироваткового рівня ТТГ. Деякі автори запропонували знизити верхню межу рівня ТТГ з 5 до 3 мМО/л [12]. Аргументом на користь цієї нижньої межі є більша частота виявлення антитіл до тиреоїдної пероксидази (АТ-ТПО) за рівня ТТГ між 3 і 5 мМО/л і ризик прогресування до явного гіпотиреозу.
Однак зниження верхньої межі до такого рівня призведе до гіпердіагностики та надмірного лікування в осіб без симптомів захворювання. Крім того, за відсутності АТ TПO ризик прогресування до явного гіпотиреозу вважається низьким. Отже, у таких випадках не варто використовувати нижчий пороговий рівень для діагностики та лікування [13].
У пацієнтів літнього віку звичайна верхня межа референтного діапазону рівня ТТГ є вищою, тому результати визначення необхідно коригувати відповідно до віку [14]. Під час вагітності діапазон рівня ТТГ становить від 0,03 до 2,3 мМО/л у 1-му триместрі, а у 2-му і 3-му верхня межа становить 3,5 мМО/л [15]. Згідно з деякими останніми рекомендаціями пороговий рівень >20 мМО/л використовується для лікування безсимптомних невагітних хворих на СГТ [16].
Суперечки щодо скринінгу на СГТ
Запропоновано глобальний скринінг щодо СГТ, проте це рішення все ще залишається дискутабельним. Американська тиреоїдна асоціація (American Thyroid Association – ATA) рекомендує проводити скринінг в осіб віком від 35 років, беручи до уваги тісний зв’язок підвищеного рівня ТТГ з метаболічними ризиками, такими як гіперліпідемія [17]. З іншого боку, Американська робоча група з профілактичних заходів (U.S. Preventive Task Force) не рекомендує проводити скринінг у безсимптомних невагітних жінок, оскільки немає достатньо доказів користі скринінгу стосовно серцево-судинних захворювань (ССЗ), загальної захворюваності та смертності [18]. Американська колегія терапевтів пропонує проводити скринінг у жінок старше 50 років [19]. Ураховуючи важливі наслідки СГТ під час вагітності, активний пошук випадків і скринінг на СГТ рекомендується у вагітних і жінок, які планують вагітність [20].
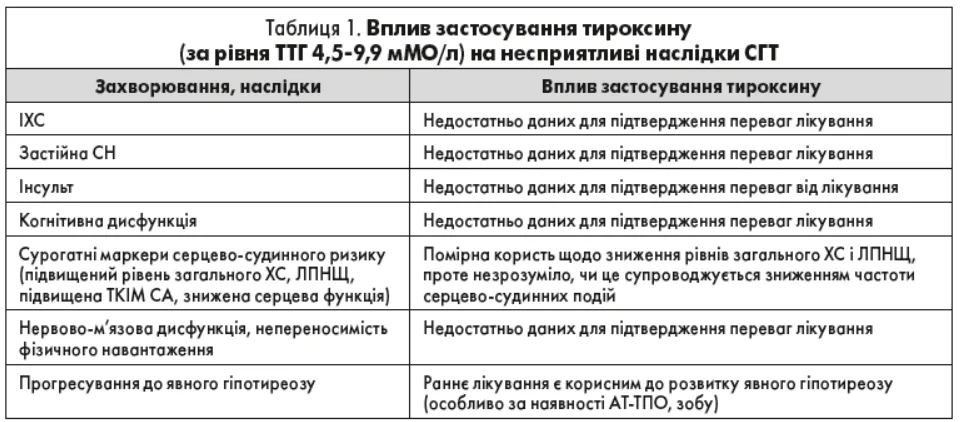
Віддалені наслідки СГТ (рівень ТТГ >4,5 та <10 мМЕ/л) та ефекти (користь/ризик) лікування
СГТ, як і явний гіпотиреоз, часто пов’язаний із серцевою недостатністю (СН), ішемічною хворобою серця (ІХС), порушенням ліпідного профілю, підвищеним ризику інсульту, погіршенням пам’яті, депресією, втомою та низькою якістю життя [21-27]. СГТ призводить до негативних наслідків вагітності, таких як викидень, відшарування плаценти, прееклампсія та перинатальна смертність [28]. Проте, чи дійсно є зв’язок між СГТ і цими симптомами та чи може лікування тироксином полегшити ці симптоми, достеменно невідомо. З іншого боку, гіпердіагностика та надмірне лікування СГТ призвели до широкого використання тироксину, тим самим зробивши його одним із найбільш призначуваних препаратів, що і призвело до підвищення ризику розвитку явного або субклінічного гіпертиреозу [29].
Для встановлення зв’язку між СГТ і системними проявами необхідно зрозуміти довгострокові наслідки неконтрольованого СГТ для різних систем організму та ефект лікування тироксином із точки зору усунення чи поліпшення перебігу цих захворювань.
Серцево-судинні захворювання
Патологію серцево-судинної системи (ССС), характерну для явного гіпотиреозу, також виявляють і в осіб із СГТ. Досліджень, що підтверджують зв’язок між серцево-судинними ризиками та СГТ, більше, ніж тих, чиї результати цей зв’язок заперечують. Проте не доведено, чи забезпечить лікування СГТ (ТТГ <10 мМО/л) усунення серцево-судинних симптомів, що робить прийняття рішення про лікування складним і упередженим. Патології ССС, що спостерігають при СГТ, охоплюють діастолічну дисфункцію лівого шлуночка, систолічну дисфункцію під час фізичного навантаження та обмеження толерантності до фізичних навантажень [30-33].
В одному дослідженні рівень ТТГ ≥7 мМО/л був пов’язаний із підвищеним ризиком розвитку тяжкої СН, фібриляції передсердь (ФП) і досягнення комбінованої кінцевої точки з необхідністю імплантації штучного водія серцевого ритму [35]. При СГТ також спостерігають патологію судин у вигляді підвищеного судинного опору та зниження податливості судин, що призводить до підвищення артеріального тиску та гіпертензії [36, 37]. Для СГТ також характерний прискорений розвиток і прогресування атеросклерозу, що частково може бути наслідком дисліпідемії, підвищення системного судинного опору та діастолічної артеріальної гіпертензії [38]. Однак підвищена активність вродженої імунної системи у вигляді підвищеного вмісту фактора некрозу пухлини-α, матриксної металопротеїнази‑9 і ядерного фактора каппа-В також вважається чинником, що сприяє прогресуванню атеросклерозу [38]. Іншим поясненням серцево-судинної патології при СГТ та явному гіпотиреозі є експресія рецепторів гормонів ЩЗ на ендотеліальних клітинах судин і міокарда [39]. Гормони ЩЗ через негеномні і геномні шляхи впливають на експресію іонних каналів, структурних і регуляторних білків, тим самим зумовлюючи патологічні зміни ССС, про які йшлося вище. Було встановлено, що при СГТ збільшується товщина комплексу інтимА-медіа сонної артерії (ТКІМ СА) та зростає частота ІХС [40]. При СГТ спостерігають дисліпідемію у вигляді підвищених рівнів ліпопротеїнів низької щільності (ЛПНЩ), тригліцеридів (ТГ) і аполіпопротеїну В [23].
За умови лікування можна досягнути певного ефекту щодо серцево-судинної патології при СГТ, зокрема поліпшення таких параметрів, як систолічна та діастолічна дисфункції, системний судинний опір і ендотеліальна функція (табл. 1) [45].
Отже, докази щодо впливу СГТ на серцево-судинну патологію отримують за результатами низки обсерваційних досліджень, які демонструють підвищення серцево-судинного ризику з підвищенням рівня ТТГ >10 мМО/л. Досі бракує даних для точного визначення, на які саме сурогатні маркери ССЗ (рівень холестерину, скоротлива здатність міокарда, ендотеліальна дисфункція та ТКІМ СА) і метаболічні параметри (індекс маси тіла та окружність талії) чинить найбільший позитивний вплив застосування тироксину. Варіабельність результатів різних досліджень наголошує на необхідності проведення більш довгострокових багатоцентрових рандомізованих досліджень для оцінки впливу застосування тироксину на СС-показники при СГТ і визначення підгрупи пацієнтів, яка отримає найбільшу користь від лікування (легкий СГТ / тяжкий СГТ) [54].
Цереброваскулярні захворювання
Цереброваскулярні захворювання також пов’язані із СГТ (табл. 2). Метааналіз, проведений Chaker та співавт. (n=47 573), не продемонстрував підвищення загального ризику інсульту в осіб із СГТ, однак у цьому самому дослідженні підвищений ризик розвитку інсульту та фатального інсульту спостерігали в осіб віком <65 років з вищими рівнями ТТГ [55].
Ниркова недостатність
СГТ асоціюється зі зниженням швидкості клубочкової фільтрації (ШКФ) і розвитком ниркової недостатності [56]. Оскільки високі рівні ТТГ можуть бути наслідком зниженого ниркового кліренсу, переважно внаслідок зниження ШКФ, а не в результаті порушення функції ЩЗ, важко визначити справжній зв’язок між СГТ та порушенням функції нирок. СГТ чинить негативний вплив на ШКФ у пацієнтів із захворюванням нирок або супутніми захворюваннями, що призводять до порушення функції нирок, наприклад такими, як цукровий діабет (ЦД) та гіпертензія [57].
Деменція та когнітивні порушення
СГТ часто пов’язаний із когнітивними порушеннями та погіршенням пам’яті. Чи існує такий зв’язок насправді і чи лікування поліпшує ці симптоми – залишається дискусійним питанням.
Якість життя та інші клінічні параметри
Із СГТ пов’язані зниження якості життя, втома, м’язова слабкість, збільшення ваги, ожиріння, непереносимість холоду та закрепи [4, 31]. Симптоми зазвичай менш виражені, ніж при явному гіпотиреозі, і очевидний зв’язок між ними і СГТ недостатньо зрозумілий. Причинами цього може бути різниця у відборі пацієнтів, різні вікові групи і різні початкові рівні ТТГ у досліджуваних групах. Так, наприклад, було виявлено, що в літніх людей із СГТ рідше виникають симптоми у порівнянні з молодшими особами [63-65].
Потенційні ризики лікування
Через збільшення популярності скринінгу безсимптомних осіб за допомогою визначення рівня ТТГ впродовж останніх двох десятиліть спостерігають почастішання діагностування СГТ та призначення замісної терапії тироксином. На сьогодні тироксин є одним із найчастіше призначуваних препаратів у світі [66]. Оскільки в пацієнтів із СГТ рівні ТТГ підвищуються незначно, на відміну від явного гіпотиреозу, ризик надмірного/недостатнього лікування в цій категорії пацієнтів вищий; це потребує більш ретельного моніторингу і подальшого спостереження, що, своєю чергою, збільшує витрати та навантаження на систему охорони здоров’я. Ця проблема ускладнюється ще більше в пацієнтів літнього віку з вищим ризиком поліпрагмазії, гіршим комплаєнсом, міжлікарськими взаємодіями та захворюваністю. Прийом тироксину потребує деяких змін у харчових звичках із дотриманням певних правил, наприклад приймати препарат натщесерце, виключити з раціону молоко та лікарські засоби, що містять залізо. У більшості випадків, якщо лікування розпочато, воно триває невизначено довго [67]. Крім того, у низці досліджень на тлі лікування тироксином не спостерігали клінічного поліпшення щодо неспецифічних симптомів пацієнтів. Зрештою ці пацієнти зазнають ризику розвитку субклінічного або явного гіпертиреозу, що підвищує ризик ФП та остеопорозу, особливо в людей похилого віку [29, 68]. Цей факт було підтверджено ретроспективним когортним дослідженням, яке продемонструвало, що зі зростаючою тенденцією до призначення тироксину в разі незначного підвищення рівня ТТГ зниження останнього частіше спостерігається в популяції, яка отримувала лікування [67].
Особливі групи пацієнтів
Розглядаючи питання лікування СГТ, варто виокремити певні групи населення та врахувати вплив на них СГТ і переваги/ризики лікування.
Вагітні
Вагітність вважається стресовим станом через зміни в нормальній фізіології, що потребує збільшення вироблення гормонів ЩЗ. Підтримання достатньої їх кількості необхідне для розвитку плода та задоволення нових фізіологічних потреб материнського організму. Гіпотиреоз у цей період може мати негативні наслідки як для матері, так і для новонародженого. Рівень хоріонічного гонадотропіну людини особливо підвищується в 1-му триместрі. Унаслідок перехресної реакції з рецепторами до ТТГ рівень останнього знижується до 2,5 мМО/л. З огляду на це, референтні значення рівня ТТГ, як запропоновано ATA (2011) і Endocrine Society (2012), становлять від 0,1 до 2,5; від 0,2 до 3,0 і від 0,3 до 3,5 мМО/л у 1-му, 2-му і 3-му триместрах відповідно [15, 69]. Однак ці контрольні діапазони рівня ТТГ не було визнано універсальними для всіх географічних регіонів та різного етнічного походження; останні настанови ATA (2017) рекомендують замість універсальних граничних значень використовувати місцевий популяційний референтний діапазон для кожного триместру вагітності [70].
Ураховуючи обмеження та нестачу місцевих даних, настанови ATA (2017) також пропонують у подібних ситуаціях знизити верхню межу референтного діапазону рівня ТТГ для 1-го триместру на 0,5 мМО/л від контрольного значення для невагітних жінок, що відповідає 4 мМО/л [70]. Цей контрольний діапазон застосовується у 1-му триместрі з поверненням до верхнього порогового рівня ТТГ для невагітних у 2-му і 3-му триместрах [70]. Тиреоїдні аутоантитіла виявляють у до 50% вагітних із СГТ [8].
СГТ під час вагітності асоціюється з багатьма несприятливими подіями, такими як передчасні пологи, викидень, відшарування плаценти, передчасний розрив плодових оболонок та неонатальна смерть [71-73]. Загалом дані, що пов’язують акушерські та неонатальні ускладнення із СГТ, суперечливі. Причиною цього можуть бути непослідовність у звітності щодо ризиків, співіснуючі змінні, недостатня кількість досліджень і використання залежних акушерських результатів [74].
Лікування СГТ під час вагітності також показало різні результати з точки зору користі чи відсутності змін у результатах.
Останні настанови ATA від 2017 року рекомендують проводити замісну терапію всім вагітним жінкам із СГТ за наявності АТ-TPO і вищих за референтний діапазон для вагітних рівнів ТТГ (сильна рекомендація) [70]. Жінкам із позитивними АТ-TPO і рівнями ТТГ >2,5 мМО/л і нижче верхньої межі референтного діапазону для вагітних може бути запропоноване лікування (слабка рекомендація, докази середньої якості) [70]. АТ-ТРО-негативним жінкам, в яких рівень ТТГ становить >10 мМО/л, лікування тироксином рекомендовано (сильна рекомендація), тоді як його можна розглянути в жінок із рівнем ТТГ вище референтного діапазону для вагітних і <10 мМО/л (слабка рекомендація, докази низької якості) [70]. Однак в інших настановах (Italian Thyroid Association, 2017) є занепокоєння щодо цих рекомендацій, оскільки у вагітних жінок результати тесту на тиреоїдні АТ можуть бути хибно-негативними через пригнічення імунітету [78]. Таким чином, СГТ, діагностований до або під час вагітності, потребує індивідуального лікування після обговорення з пацієнткою подальшого моніторингу функції ЩЗ через 4-6 тиж для уникнення ятрогенного гіпертиреозу [79].
Пацієнти літнього віку
Найскладнішою демографічною проблемою, з якою стикається світ, є старіння населення. Різні дослідження виявили більшу поширеність СГТ у геріатричних пацієнтів. Необхідно пам’ятати, що з віком у здорових верхня межа рівня ТТГ дещо підвищується [9]. Низка досліджень не змогли довести зв’язок СГТ із серцево-судинним ризиком і порушеннями ліпідного профілю в пацієнтів літнього віку.
Рішення щодо проведення лікування СГТ у людей похилого віку не має ґрунтуватися на клінічному судженні, оскільки симптоми є дуже неспецифічними, а ризик надмірного лікування високий (з боку ССС – ризик розвитку ФП, а з боку опорно-рухового апарату – остеопорозу) [31, 81].
Пацієнти з ЦД 1 і 2 типу
Дисфункція ЩЗ є поширеною при ЦД як 1, так і 2 типу. СГТ є більш поширеним при ЦД 1 типу у результаті поєднання аутоімунних захворювань [82]. З невідомих причин пацієнти з ЦД 2 типу мають більш ніж удвічі більший ризик розвитку СГТ у порівнянні зі здоровою популяцією [82]. Зазвичай лікування рекомендовано, якщо рівень ТТГ >10 мМО/л [18]. При рівні ТТГ <10 мМО/л рішення щодо лікування необхідно приймати індивідуально на основі наявності супутньої дисліпідемії, резистентності до інсуліну та ризику прогресування до явного гіпотиреозу.
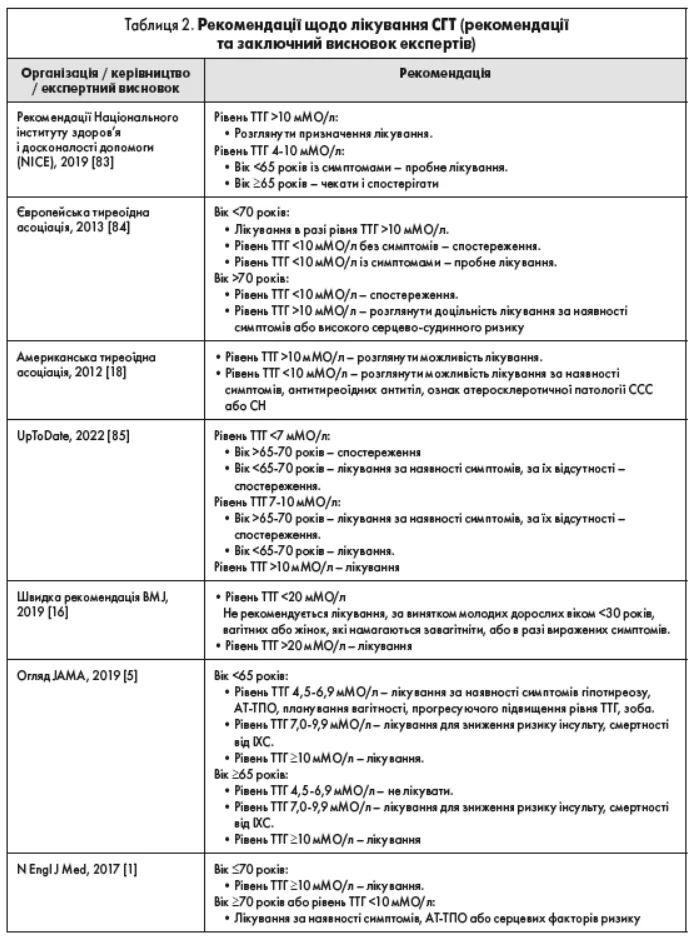
Настанови та рекомендації
Сучасні рекомендації та висновки експертів рекомендують поріг рівня ТТГ для лікування СГТ >10 мМО/л для дорослих (табл. 2) [1, 5, 18, 83-85]. Лікування рекомендовано при рівні ТТГ від 4,5 до 9,9 мМО/л, у пацієнтів молодше 65-70 років із симптомами гіпотиреозу або певними показаннями (наприклад, захворювання ССС або наявність АТ-TPO). Нещодавно група експертів запропонувала підвищити пороговий (для призначення лікування) рівень ТТГ до >20 мМО/л [16]. Проте ці рекомендації недійсні для жінок, які намагаються завагітніти або вже вагітні, молодих людей (≤30 років) і осіб із тяжкими симптомами гіпотиреозу [16].
Висновок
Отже, СГТ є гетерогенним клінічним станом, який може мати як безсимптомний перебіг, так і широкий діапазон клінічних проявів, і вражає різні групи населення. Через різні клінічні умови терапевтичні рішення мають бути індивідуальними і враховувати супутні захворювання, фактори ризику прогресування та фізіологічні умови (вагітність). Потрібні додаткові дослідження для вирішення суперечливих питань, пов’язаних із перевагами лікування СГТ у різних групах населення.
Реферативний огляд статті H. Bushra et al. Clearing the Skepticism about Subclinical Hypothyroidism: Is It Beneficial to Treat Patients with Thyroid-Stimulating Hormone >4,5 and <10 mIU/L?» Avicenna J Med 2024;14:137-145.
Підготувала Дарина Павленко
Повну версію дивіться: https://www.thieme-connect.de/products/ejournals/abstract/10.1055/s‑0044-1788040
Збірник клінічних рекомендацій: ендокринологія, № 1 (3) 2024 р.