2 квітня, 2025
Застосування комплексу Магнікум-Адаптоген у пацієнтів із психосоматичними розладами
О.С. Чабан, д.м.н., професор, Навчально-науковий інститут психічного здоров’я Національного медичного університету ім. О.О. Богомольця; І.А. Сінькевич, Клінічна лікарня на залізничному транспорті № 1, м. Київ

Останніми роками в усьому світі зростає занепокоєння щодо збільшення поширеності та швидкого прогресування психосоматичних розладів. Це можна пояснити неправильними біологічними умовами життя, щоразу більшим стресовим способом життя, що зрештою зумовлює функціональні порушення життєво важливих органів.
Психосоматичні порушення виникають унаслідок складної взаємодії центральної нервової, ендокринної та імунної систем. Слід зазначити, що гіпоталамо-гіпофізарно-надниркова вісь відіграє важливу роль у цьому процесі, оскільки на її дисрегуляцію впливає тривалий психологічний дистрес, отже, гормони стресу, включаючи кортизол, під час вивільнення до кровотоку негативно впливають на імунологічну функцію, запалення та гомеостатичну рівновагу. Соматоформні (психосоматичні) симптоми – це клінічні симптоми без основної органічної патології або відомих фізіологічних механізмів. Основною ознакою цього розладу є занепокоєння пацієнта фізичними симптомами, які він приписує непсихіатричному захворюванню. Лікарі первинної медичної допомоги часто лікують пацієнтів, у котрих виявляються симптоми, для яких немає біологічної причини, а хворі з розладом соматичних симптомів можуть зазнавати непотрібних тестів і процедур. Пацієнти з такими розладами наполегливо потребують медичного обстеження, незважаючи на запевнення лікарів, що їхні симптоми не мають фізичного підґрунтя [1]. Ці розлади можуть розпочатися в дитинстві, підлітковому чи дорослому віці. Жінки зазвичай мають соматоформний розлад частіше, ніж чоловіки; за оцінками, співвідношення жінок і чоловіків становить 10:1,9. Загальні симптоми, які спостерігаються в педіатричній віковій групі, включають біль у животі, головний біль, біль у грудях, втому, біль у кінцівках/спині, занепокоєння за здоров’я та утруднене дихання, переїзд сім’ї, психічні розлади батьків і погану здатність справлятися зі стресом.
Пацієнти на всіх рівнях охорони здоров’я часто страждають через тілесні скарги, як-от біль у різних ділянках тіла, втома чи розлади серцево-судинної системи, шлунково-кишкового тракту або інших функцій органів. Останнє може проявлятися у вигляді пришвидшеного серцебиття, запаморочення, діареї, слабкості кінцівок тощо. Страждання не обмежується переживанням тілесних скарг; це також включає психологічні та поведінкові аспекти, як-от висока тривога щодо здоров’я і перевіряюча поведінка. В більшості пацієнтів у стражданнях домінує переживання самого тілесного дистресу, але в деяких тривога посідає центральне місце в їхніх стражданнях, а тілесні симптоми є незначними. Спектр тяжкості широкий: від легких симптомів із незначними функціональними порушеннями до серйозних станів, що спричиняють інвалідизацію [2]. Основні проблеми пов’язані з тим, що тілесні скарги постійно пов’язують з органічними захворюваннями, а діагностичні та терапевтичні підходи до пацієнтів суттєво відрізняються між собою та в межах медичних спеціальностей.
Зазвичай немає чітко визначеної структурної органічної патології, яка корелює із симптомами психосоматичних розладів; отже, симптоми мають функціональний характер. Якщо наявна органічна патологія, це не пояснює масштабу тілесних симптомів і страждань; навіть успішне лікування та/або ремісія основної патології не полегшує симптомів. Функціональні обмеження в цій групі пацієнтів (якість життя та участь у роботі) є такими самими серйозними, як і при чітко визначених медичних захворюваннях зі схожими симптомами. Довгостроковий результат напрочуд поганий і з високим рівнем інвалідності. Функціональні соматичні симптоми і тілесний дистрес загалом пов’язані з вищим рівнем депресії та тривоги, ніж захворювання зі схожими симптомами, але чітко визначеною органічною патологією (наприклад, синдром подразненого кишечнику проти запального захворювання кишечнику, фіброміалгія проти ревматоїдного артриту).
Артур Барскі та співавт. припустили, що конструкт соматосенсорної ампліфікації відіграє вирішальну роль у патофізіології соматизації [3]. Соматосенсорна ампліфікація характеризується широким спектром доброякісних тілесних відчуттів (нав’язливих, інтенсивних, шкідливих і руйнівних).
Декілька елементів пов’язані із соматосенсорною ампліфікацією, включаючи:
- підвищену концентрацію уваги на тілесних відчуттях;
- схильність до виділення окремих відносно слабких і нечастих відчуттів;
- схильність реагувати на ці відчуття афектами та когнітивними функціями, які посилюють їх і роблять тривожнішими.
Фронтолімбічні, підкіркові та стовбурові структури головного мозку особливо пов’язані з нейросхемою посилення аномальних симптомів.
Характеристики, які свідчать на користь психосоматичної основи симптомів, включають нечіткість симптомів, різну інтенсивність, суперечливі характер і структуру симптомів, наявність декількох симптомів одночасно, хронічний перебіг із видимим хорошим здоров’ям, запізнення в зверненні по медичну допомогу. Незрозумілі симптоми соматоформних розладів часто зумовлюють загальну тривогу за здоров’я; часте або періодичне та надмірне захоплення незрозумілими фізичними симптомами; неточні чи перебільшені переконання щодо соматичних симптомів; важкі зіткнення із системою охорони здоров’я; непропорційна втрата працездатності; прояви сильних (часто негативних) емоцій щодо лікаря або персоналу лікарні; нереалістичні очікування; іноді – опір або недотримання діагностичних чи лікувальних заходів. Це занепокоєння може проявлятися у вигляді одного чи декількох соматичних симптомів, які спричиняють надмірні думки, почуття або поведінку, пов’язану із цими симптомами, котрі зумовлюють тривогу чи значне порушення повсякденного життя. Також має простежуватися один із таких критеріїв: думки про серйозність симптомів; високий рівень тривоги щодо симптомів або надмірні витрати енергії для занепокоєння. Хоча соматичні симптоми не обов’язково мають спостерігатися постійно, вони є стійкими (існують >6 міс) [4].
Соматоформні розлади мають хронічний і рецидивувальний характер та коливаються відповідно до психосоціальних факторів. Незважаючи на значну поширеність, соматоформні розлади вкрай недостатньо розпізнаються та не мають ефективного лікування. Ретельний медичний та психосоціальний анамнез і фізичне обстеження є найціннішими аспектами діагностичної оцінки. Необхідно виключити органічну етіологію симптомів [1]. Часто пацієнти із соматоформними розладами мають інші психіатричні коморбідності – тривожні розлади, розлади особистості/настрою/харчування, а також психотичні розлади. Про причини соматоформних розладів відомо мало. Обмежені епідеміологічні дані свідчать про сімейну схильність [5]. Для етіопатогенезу соматизації обов’язковою є багатофакторна модель. Отже, різні аспекти генетики, неврології, нейрофізіології, психофізіології, ендокринології, психології особистості, сприйняття і пізнання, соціального навчання, знань про хворобу, публічної концептуалізації хвороби, негативних життєвих подій, хронічних психосоціальних стресорів, зниження навичок подолання, відсутності систем підтримки, а також травмапсихологія та психодинаміка можуть бути окреслені.
За останніми оцінками, 20% пацієнтів первинної ланки мають соматоформні розлади. Для загальної кількості всіх пацієнтів, які мали щонайменше один соматоформний розлад згідно із DSM/ICD, розрахункова точкова поширеність становила 26,2%; 12-місячна поширеність – 18,9% та поширеність протягом життя – 41%.
У 40-49% усіх пацієнтів первинної медичної допомоги діагностовано щонайменше один симптом, який не має медичних пояснень.
Розлади соматичних симптомів зазвичай є хронічними з наростанням і ослабленням симптомів. Однак деякі дослідження показали, що пацієнти можуть одужати; природна історія розладів свідчить про те, що в ≈50-75% хворих із незрозумілими з медичного погляду симптомами спостерігається покращення, тоді як у 10-30% стан погіршується.
Розлад соматичних симптомів (психосоматичний розлад) може бути не менш виснажливим, ніж фізичні розлади. Поширеність розладу соматичних симптомів у загальній популяції становить приблизно від 5 до 7%, що робить це однією з найпоширеніших категорій проблем пацієнтів у закладах первинної медичної допомоги [6]. За оцінками, у 20-25% хворих, які звертаються, гострі соматичні симптоми переходять у розвиток хронічного соматичного захворювання [7].
Перевірені методи лікування включають когнітивну поведінкову терапію, терапію на основі усвідомленості та фармакотерапію.
Дослідження, що підтверджують ефективність фармакологічних втручань, спрямованих на конкретні соматоформні розлади, обмежені. Ліки, що використовуються для лікування соматичних симптомів, включають антидепресанти, протиепілептичні засоби, антипсихотики та натуральні продукти. Антидепресанти зазвичай використовуються для лікування депресивних або тривожних розладів і можуть бути складовою підходу до лікування супутніх захворювань соматоформних розладів. Установлено, що когнітивно-поведінкова терапія є ефективним методом лікування соматоформних розладів, котра зосереджується на когнітивних викривленнях, нереалістичних переконаннях, занепокоєнні й поведінці, яка проголошує тривогу за здоров’я, а також соматичні симптоми. Переваги когнітивно-поведінкової терапії включають зменшення частоти та інтенсивності симптомів і вартості лікування, а також покращення функціонування пацієнта
Дослідження
Було проведено дослідження дієтичної добавки Магнікум-Адаптоген (хелатна форма магнію (бісгліцинат) в комбінації з мелатоніном і вітаміном В6) у пацієнтів зі психосоматичними розладами. Випробування проводилося в психоневрологічному відділенні клінічної лікарні.
Під час дослідження оцінювали динаміку психосоматичних проявів, параметрів глибини сну, а також показників психосоматичного стану за допомогою таких шкал: PHQ-9, HADS, шкали стресу (PSS), шкали оцінки якості життя (Чабан О.С.), шкали тревоги Спілбергера.
В дослідженні взяли участь 60 пацієнтів із різними типами психосоматичних розладів; вік хворих становив від 18 до 65 років. Учасників розподілили на 2 групи. Група 1 (30 осіб) на додаток до стандартного лікування вживала Магнікум-Адаптоген по 1 таблетці на ніч упродовж 1 міс; група 2 (30 осіб) отримувала лише стандартну терапію (адаптогени та психотерапія).
Результати дослідження за шкалою PHQ‑9 (шкала для оцінки рівня депресії): у пацієнтів групи 1 виявлено зниження середнього рівня депресії на 30-40%; у хворих групи 2 виявлено менше зниження симптомів депресії – ≈10-15% (рис. 1).
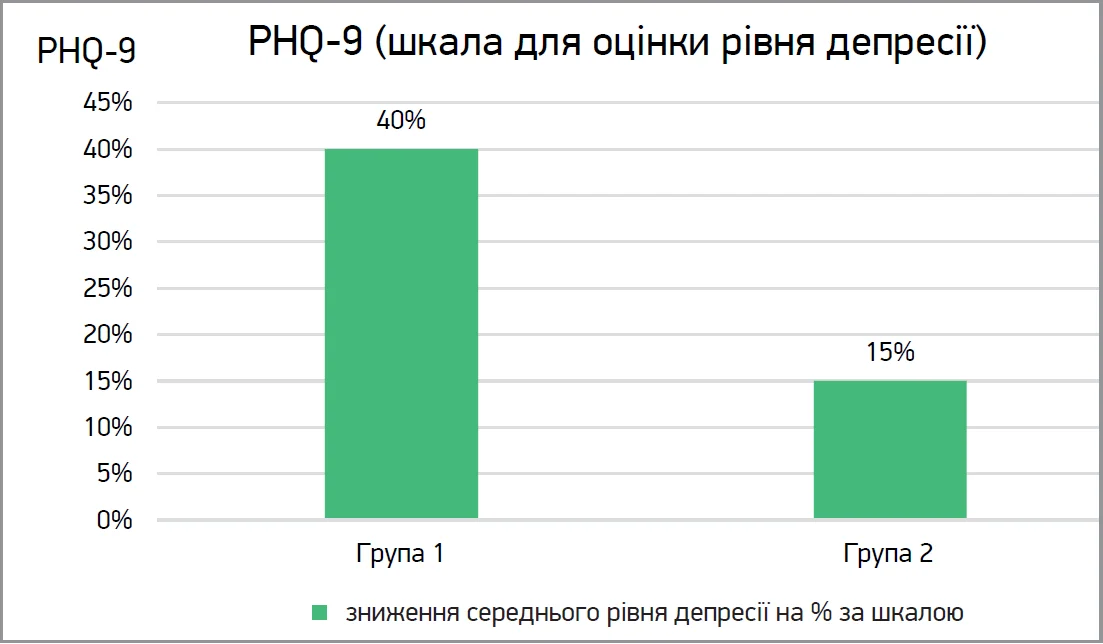 Рис. 1. Результати дослідження за шкалою для оцінки рівня депресії
Рис. 1. Результати дослідження за шкалою для оцінки рівня депресії
Результати дослідження за шкалою HADS (шкала для оцінки тривоги та депресії): у пацієнтів групи 1 виявлено зниження рівня тривоги та депресії у структурі соматичної патології на 25-35%; у хворих групи 2 – зниження рівня тривоги та депресії на 10-20% (рис. 2).
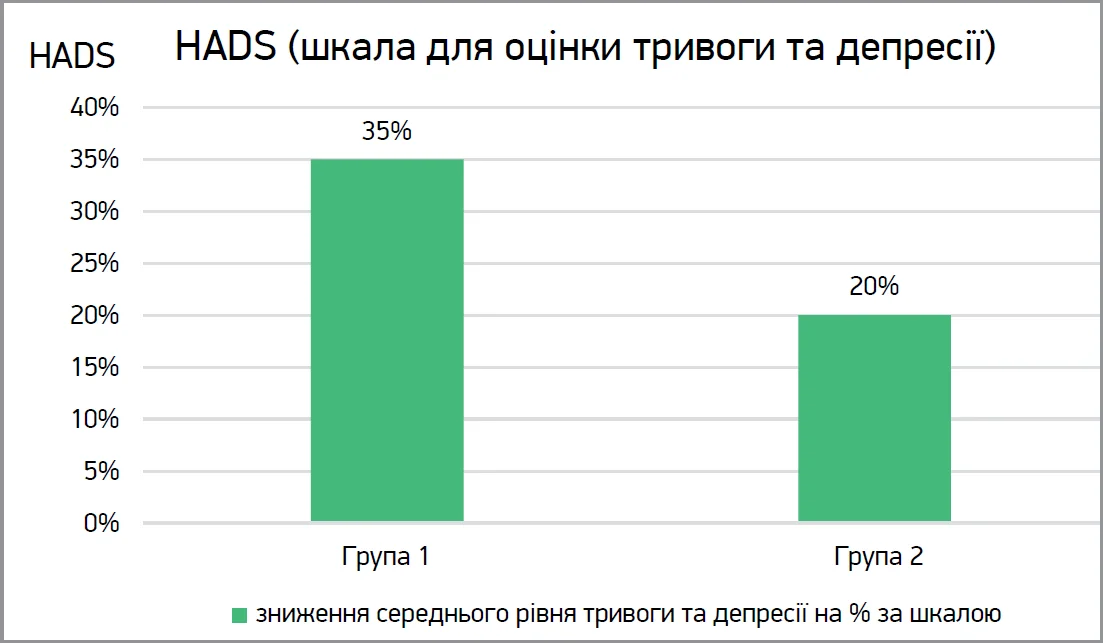 Рис. 2. Результати дослідження за шкалою для оцінки тривоги та депресії
Рис. 2. Результати дослідження за шкалою для оцінки тривоги та депресії
Результати дослідження за шкалою стресу (Perceived Stress Scale, PSS): у пацієнтів групи 1 виявлено зниження стресу на 35-45%; у хворих групи 2 – зниження стресу на 15-20% (рис. 3).
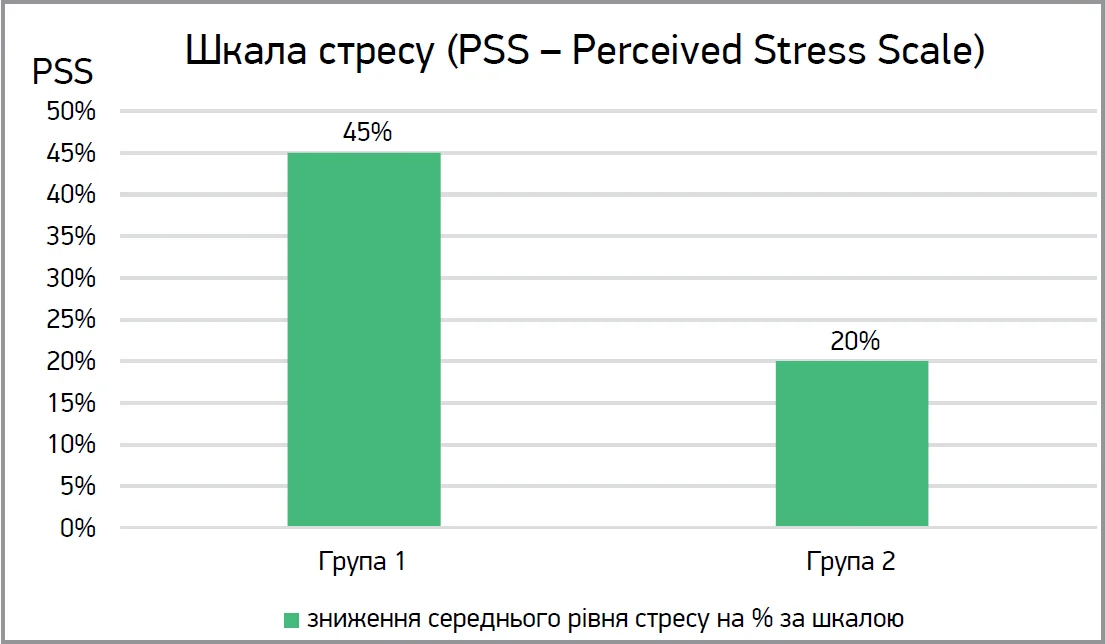 Рис. 3. Результати дослідження за шкалою стресу (Perceived Stress Scale, PSS)
Рис. 3. Результати дослідження за шкалою стресу (Perceived Stress Scale, PSS)
Результати дослідження за шкалою оцінки якості життя (Чабан О.С.): у пацієнтів групи 1 було виявлено покращення загальної якості життя на 40-50%; у хворих групи 2 – поліпшення якості життя на 15-25% (рис. 4).
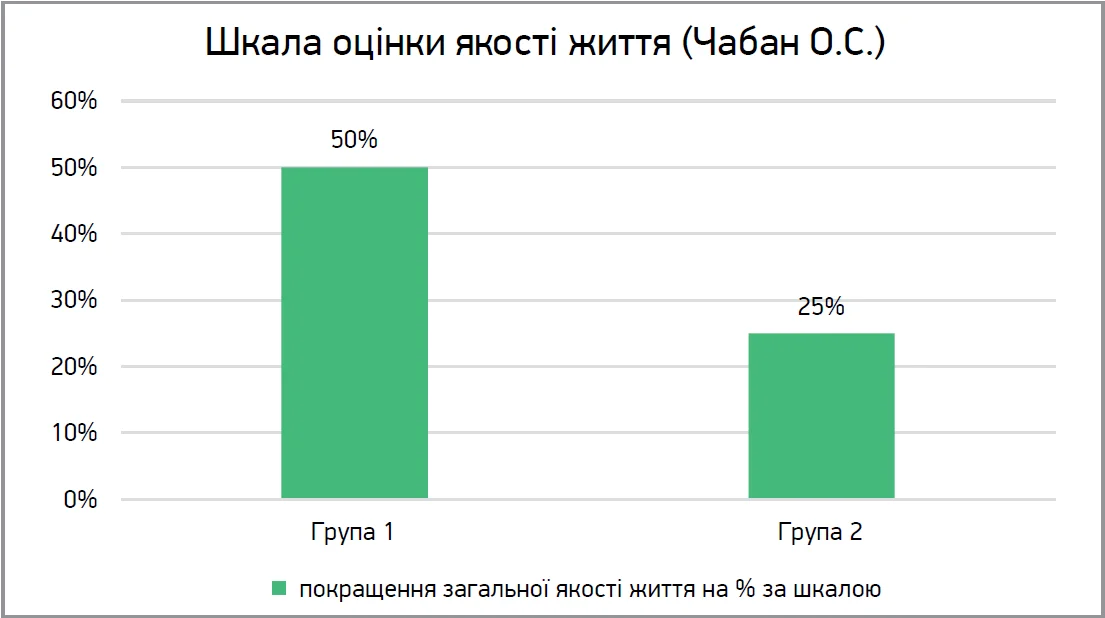 Рис. 4. Результати дослідження за шкалою оцінки якості життя (Чабан О.С.)
Рис. 4. Результати дослідження за шкалою оцінки якості життя (Чабан О.С.)
Результати дослідження за шкалою тривоги Спілбергера (State-Trait Anxiety Inventory, STAI): у пацієнтів групи 1 було виявлено зниження тривожності на 30-40%; у хворих групи 2 – зниження тривожності на 10-15% (рис. 5).
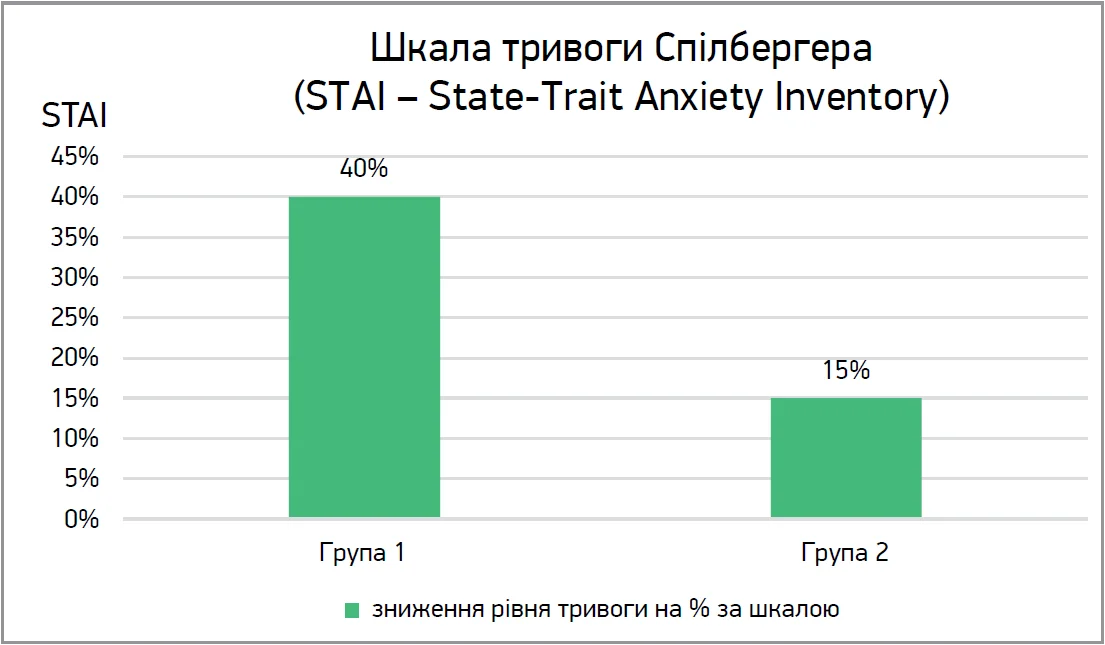 Рис. 5. Результати дослідження за шкалою тривоги Спілбергера (State-Trait Anxiety Inventory, STAI)
Рис. 5. Результати дослідження за шкалою тривоги Спілбергера (State-Trait Anxiety Inventory, STAI)
Виявлено статистично значуще покращення якості глибини сну в пацієнтів, які вживали Магнікум-Адаптоген.
На нашу думку, результати вживання дієтичної добавки Магнікум-Адаптоген досягнуто за рахунок унікального складу, а саме хелатної форми магнію (бісгліцинат) в поєднанні з мелатоніном і вітаміном В6. Магній сприяє зменшенню втоми та втомлюваності й нормальній функції м’язів; вітамін В6 сприяє нормальній психічній діяльності, мелатонін – скороченню часу, необхідного для засинання.
Магній – важливий мінерал, який бере участь у >300 ферментативних реакціях. Він відіграє важливу роль у зниженні втоми і стресу, підтримці нервової рівноваги, виробництві енергії та забезпеченні нормальної психологічної функції, крім того, сприяє електролітному балансу, нормальному синтезу білка, процесу поділу клітин, підтримці нормального стану кісток і зубів. Дефіцит магнію може проявлятися різними способами, включаючи втому, порушення сну, стрес і м’язовий дискомфорт.
Для оптимального засвоєння Магнікум-Адаптоген містить форму магнію з високою біодоступністю – магнію бісгліцинат.
Бісгліцинат магнію – це хелатна форма магнію, зв’язаного із 2 молекулами амінокислоти гліцину. Гліцин є нейротрансмітером, який сприяє розслабленню та зниженню стресу в організмі.
Хелатна форма магнію ІІІ покоління містить високу концентрацію магнію і легко засвоюється організмом. Ця біодоступна форма магнію особливо м’яка для травної системи, що робить її ідеальним вибором для тих, хто погано переносить інші форми магнію.
Магній відіграє роль у багатьох шляхах, ферментах, гормонах і нейромедіаторах, які беруть участь у регуляції настрою із балансуванням хімічних сполук у мозку. Це антагоніст кальцію та вольтаж-залежний блокатор N-метил-D-аспартатного каналу, який регулює надходження кальцію до нейрона. У стані з низьким умістом магнію високий рівень кальцію та глутамату може порушити регуляцію синаптичної функції, що зумовить депресію [8]. Магній збільшує експресію нейротрофічного фактора мозку (BDNF), через що може знижувати функцію іонотропного глутаматного рецептора N-метил-D-аспарагінової кислоти (NMDA). Магній вважається потужним антагоністом рецепторного комплексу NMDA; водночас він є інгібітором глікогенсинтази кінази‑3 (GSK‑3), як і декілька добре відомих антидепресантів. Дослідження показують, що дефіцит магнію сприяє патофізіології розладів настрою, а це свідчить про потенційний антидепресивний ефект добавок магнію. Декілька шляхів можуть відігравати роль у цих ефектах. Магній діє як природний антагоніст кальцію, блокує канал рецептора NMDA залежно від напруги та перешкоджає проходженню через нього іонів кальцію. Крім того, магній посилює експресію субодиниці GluN 2B, що належить до рецепторного комплексу NMDA. Низькі рівні магнію в гіпокампі, а також високі рівні як кальцію, так і глутамату можуть спричинити змінене функціонування синапсів у мозку людини та розвиток розладів настрою, включаючи депресію. Крім того, споживання магнію пов’язано зі зниженням системного запалення в організмі. Системне запалення є вирішальним фактором ризику деяких психологічних розладів. Результати попередніх досліджень продемонстрували, що споживання магнію відіграє роль у нормалізації організації сну, а його дефіцит пов’язаний з порушеннями сну. Слід зазначити, що порушення циклу «сон-неспання» пов’язано з патофізіологією депресії [9]. Магній безпосередньо посилює взаємодію між 5-HT та його мембранним рецептором, а також сприяє клітинній передачі серотонінергічного сигналу. Крім того, магній є кофактором триптофангідроксилази – ферменту, який бере участь у синтезі 5-HT. Магній опосередковано зменшує вивільнення АКТГ шляхом модуляції шляхів передачі нейронів, отже, знижує рівень кортизолу в організмі. Магній може брати участь у пригніченні продукування вільних радикалів у різних тканинах, включаючи мозок.
Бісгліцинат магнію в складі дієтичної добавки Магнікум-Адаптоген поєднується з вітаміном B 6, який сприяє засвоєнню магнію, та мелатоніном, що сприяє скороченню часу, необхідного для засинання.
Вітамін B 6 виконує широкий спектр функцій в організмі та є надзвичайно універсальним, бере участь у >100 ферментних реакціях, пов’язаних здебільшого з білковим обміном. Вітамін B 6 (як і магній) сприяє нормальній роботі нервової системи, зниженню втоми і стомлюваності.
Мелатонін – нейропептид, котрий виробляє мозок у відповідь на темряву. Це допомагає визначити час циркадних ритмів (24-годинний внутрішній годинник) і сну. Перебування на світлі вночі може блокувати вироблення мелатоніну. Фізіологічна дія мелатоніну визначається здатністю регулювати добові ритми – біологічну зміну циклу «сон-неспання». Загалом під час проведення 23 клінічних випробувань оцінювали вплив мелатоніну на PSQI (Pittsburgh Sleep Quality Index) і показали значний покращувальний вплив мелатоніну на якість сну [10]. Також мелатонін чинить анксіолітичну дію. Анксіолітичні ефекти мелатоніну можуть пов’язуватися із прямими чи непрямими механізмами. Прямі механізми пов’язані з рецепторами мелатоніну в мозку, а непрямі – зі здатністю мелатоніну модулювати різні нейрогуморальні системи, включаючи симпатичну нервову систему, ренін-ангіотензин-альдостеронову систему, глюкокортикоїди, нейротрансмітери, потенційно впливаючи в такий спосіб на реакцію на стрес і циркадні ритми, а також змінюючи окислювальний, нітрозативний стрес, запалення [11].
Висновки
Магнікум-Адаптоген рекомендований як додаткове джерело магнію, вітаміну В6 та мелатоніну при: стресі; психоемоційному виснаженні; хронічній втомі; порушеннях ритму сну (при проблемах із засинанням); підвищеній тривожності, збудливості, дратівливості; пасивності, пригніченості. Компоненти дієтичної добавки – хелатна форма магнію (бісгліцинат) в поєднанні з мелатоніном і вітаміном В6 – чинять анксіолітичну, антидепресивну, снодійну дію, стабілізують настрій, покращують метаболізм нервової системи.
За результатами дослідження, проведеного у відділенні психоневрології, виявлено позитивну кореляцію між вживанням дієтичної добавки Магнікум-Адаптоген та зниженням симптомів психосоматичних розладів. У пацієнтів, які брали участь у дослідженні та вживали Магнікум-Адаптоген у фіксованій дозі, спостерігалося покращення параметрів глибини сну. За результатами оцінювання за шкалами PHQ-9, HADS, шкалою стресу (PSS), шкалою оцінки якості життя (Чабан О.С.), шкалою тривоги Спілбергера виявлено статистично значуще зниження рівнів тривоги, депресії, стресу в структурі соматичної патології, крім того, спостерігалося покращення якості життя.
Список літератури знаходиться в редакції.
Медична газета «Здоров’я України 21 сторіччя» № 5 (591), 2025 р



 Чабан О.С.
Чабан О.С.
